膠原病・リウマチ性疾患は比較的稀な病気が多いため、専門医の存在が不可欠です。専門医が集まって経験や知識を共有しあうことで、稀な病気でも適切に対処することができるため、多くの専門医をもつ施設に患者さんを集めて診療することも重要です。当院にはこれまで、膠原病・リウマチ性疾患の専門診療を行う部署がありませんでしたが、2020年11月に膠原病・リウマチセンターが立ち上がり、2021年4月からは膠原病・リウマチ内科という専門診療科となりました。
膠原病・リウマチ性疾患の治療は近年、飛躍的に進歩しています。ステロイドと限られた免疫抑制薬しかなかった1990年代までの治療から、生物学的製剤、Jak阻害剤などの分子標的薬、新たな免疫抑制薬を駆使して、死亡率を下げ、重篤な病態から回復させることができるようになりました。さらには、副作用の多いステロイドを使わない、ないし最小限の量で治療を行うことができるようになってきました。当科では、このような世界標準の治療を行うことは当然として、これまでにない新たな治療法の開発を目指して臨床治験も積極的に行っていきます。
もうひとつの特徴は「患者さんに優しい」治療をめざしています。膠原病・リウマチ性疾患は残念ながらまだ治癒が望める病気ではありません。一生、付き合っていく必要のある病気であり、患者と主治医の関係はとても重要です。私たちは患者さんの話をよく聞き、しっかりと診察をし、適切な指導と治療を行っていくことを2つ目の柱に据えたいと思います。身体の治療だけでなく、心のケアや社会的背景も含めた患者さん全体を理解して治療を行う、心の通う診療を心がけたいと思います。
様々な臓器に病気をもつ膠原病・リウマチ性疾患では多くの診療科と協同して診療を行う必要がありますが、常に私たちがまとめ役として患者さんに最良の治療法が届けられるようにかじ取りをいたします。そのためにも、患者さん全体をみることを心がける必要があり、常に他の分野の勉強も怠ってはならないと思っています。急に病気が悪くなったり、肺炎などの感染症にかかることも多い病気ですが、24時間365日救急受診を受け付けている当院は患者さんにも安心していただけると確信しています。
講座・資料について
診療実績
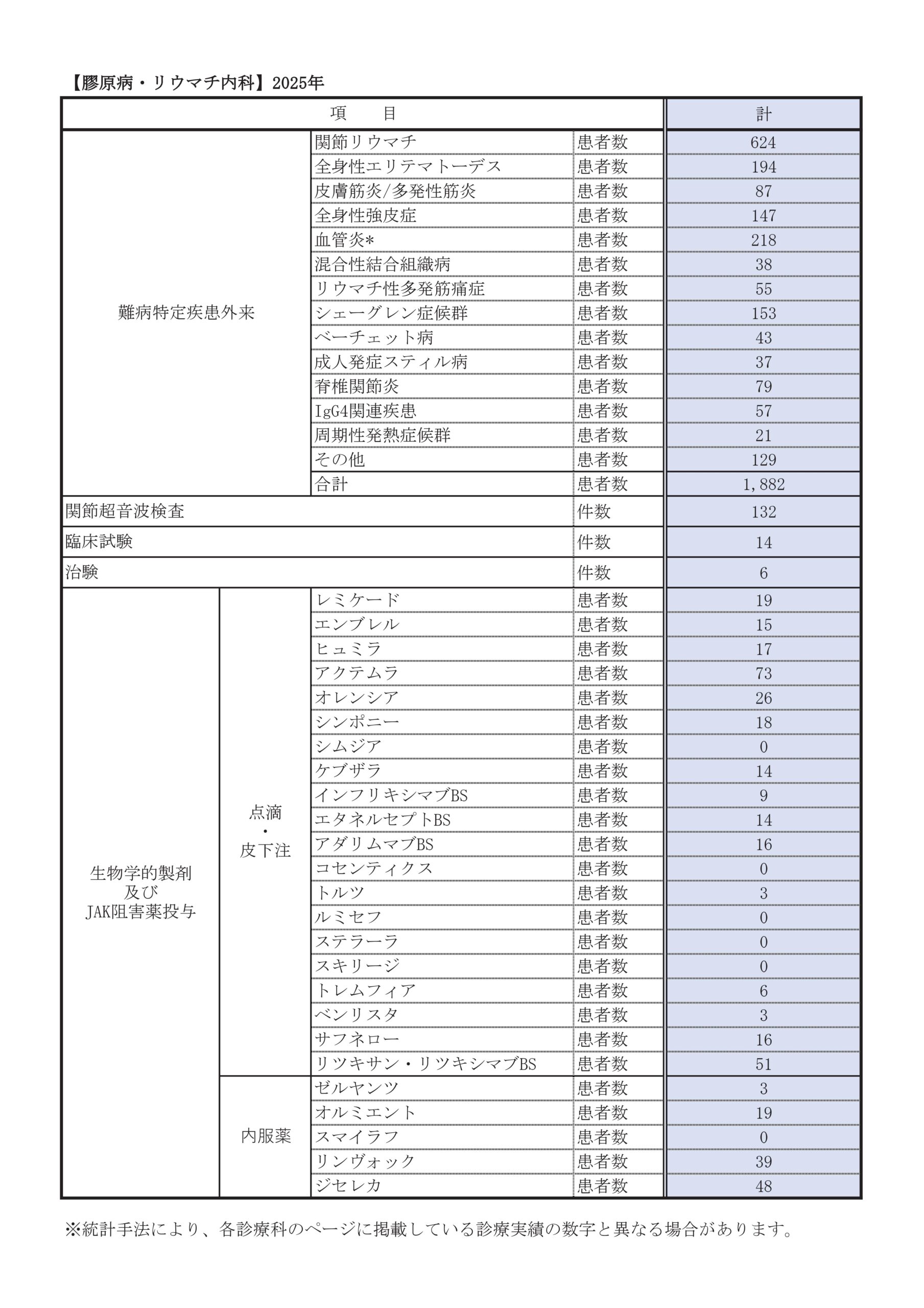
診療実績(2025年1月~12月)
| 関節リウマチ | 624 |
|---|---|
| 全身性エリテマトーデス | 194 |
| 皮膚筋炎/多発性筋炎 | 87 |
| 全身性強皮症 | 147 |
| 血管炎* | 218 |
| 混合性結合組織病 | 38 |
| リウマチ性多発筋痛症 | 55 |
| シェーグレン症候群 | 153 |
| ベーチェット病 | 43 |
| 成人発症スティル病 | 37 |
| 脊椎関節炎 | 79 |
| IgG4関連疾患 | 57 |
| 周期性発熱症候群 | 21 |
| その他 | 129 |
| 合計 | 1882 |
*顕微鏡的多発動脈炎 88、多発血管炎性肉芽腫症 15、好酸球性多発血管炎性肉芽腫症 31、巨細胞性動脈炎 47、高安動脈炎10、結節性多発動脈炎 10、その他の血管炎 17
診療科別統計
主な疾患・治療法
自己免疫病の代表といわれるこの病気は、患者さん一人一人がそれぞれ違う症状をもつといっても過言ではないくらい多様な病気です。もともとは顔面に赤い蝶々がとまったような皮膚の病気(紅斑性狼瘡)をいいますが、半分くらいの患者さんは血液中の蛋白質が尿に漏れ出てしまう腎臓病を患いますし、関節が腫れて痛くなったり、熱が出たり、血液中の血球(赤血球、白血球、血小板)が減って貧血や血が止まりにくくなったり、肺に水がたまったり、重症な方では脳・神経の症状が出てくることもあります。患者さんによっていろいろな組み合わせで症状が出ますし、重症度も様々ですので治療法も患者さんによって異なります。
以前は命に関わる病気でしたが、ステロイドと免疫抑制薬、プラケニルという薬剤を上手に組み合わせて使うことで、ほとんどの患者さんは通常の日常生活を送ることができるようになっています。最近はベンリスタ、サフネロー、リツキサンといった注射薬の生物学的製剤に加え、ループス腎炎に対する新しい飲み薬であるルプキネスも使用可能となり、さらに治療成績が向上しています。また、既存の治療で十分な効果が得られない重症例に対しては、CAR-T療法という新しい細胞治療の研究も進んでおり、将来的な治療の選択肢として期待されています。
SLEの治療で重要なことは病気の活動性が高いときはステロイドをしっかりと使用し、落ち着いてきたら免疫抑制薬やプラケニルの力を借りてステロイドの量を少しでも減らしていくことです。プレドニン5mgで維持してしまっている患者さんがまだまだ多いですが、ステロイドは減らせるところまで減らすことが副作用を減らすために重要です。日常生活で気を付ける点は、感染予防、禁煙、紫外線対策(特に日光過敏や紅斑のあった患者さん)、ストレス軽減、規則正しい生活といったところでしょう。
ワンポイントアドバイス
プラケニルや免疫抑制薬、生物学的製剤を怖がって使われない患者さんもおられますが、それらを併用してステロイドを減量することができれば、その方が身体には優しい治療になります。注意して使えば、決して怖い薬ではありません。
関節リウマチは、関節内の滑膜という組織に炎症がおきる病気で、関節の腫れや痛み、朝のこわばりで始まります。抗CCP抗体は診断上重要で、また高値の場合は関節破壊のリスクが高いため、積極的な治療を選択する指標ともなります。一方、抗CCP抗体やリウマトイド因子(RF)陰性の血清反応陰性関節リウマチが近年増加しています。特に高齢者になって発症する関節リウマチではその傾向が強く、診断は慎重にする必要がありますが、他の疾患(例えば血管炎やリウマチ性多発筋痛症、変形性関節症など)でないことが確認できれば積極的治療が推奨されています。
関節リウマチでは関節以外の臓器病変を伴うことも多く、特に肺病変はよくみられるため、定期的なチェックをするようにしましょう。
喫煙はリウマチの発症・悪化と関連するので、ぜひ禁煙しましょう。歯周病との関連も指摘されており、口腔ケアも重要です。また、関節炎が落ち着いている時期には、関節の動きや筋力をアップするためのリハビリテーションに取り組みましょう。
治療の目標は、痛みのない生活、そして関節の破壊・変形を予防することですが、近年は早期診断と積極的な加療により治療成績は大変よくなりました。また、既に関節変形が進行している患者さんも、整形外科と相談して手術を行うことで、生活の質の向上が図れます。従来の抗リウマチ薬に加え、生物学的製剤、JAK阻害薬など、治療の選択肢は増えていますが、薬剤には特性があり、治療を決める際には色々な要素を考える必要があります。ステロイドはできる限り使わない治療が望ましいですが、必要とする場合もあります。慎重に適応を考え、副作用に注意しつつ使用することが重要です。
当科では、医師と患者さんがしっかりコミュニケーションを取り、最適な治療を選択し、患者さんが関節の腫れや痛みのない健やかな生活を送ることを目標としています。
ワンポイントアドバイス
関節リウマチでは免疫を抑制する薬剤を多く用います。そのため、感染症への対策がとても重要です。帯状疱疹ワクチンや肺炎球菌ワクチンなど、ワクチン接種を心掛けましょう。
皮膚筋炎・多発性筋炎は、自己免疫反応によって筋肉が障害される病気です。肩や太ももなど体幹に近い筋肉の力が弱くなり、腕を上げる動作(ドライヤーを使う、布団をあげる)、太腿を上げる動作(階段を上る、しゃがみ立ち)がしづらくなります。進行例では喉の筋力が低下し、発話や食事の飲み込みが障害されることもあります。皮膚筋炎では、上まぶたの腫れぼったい紅斑(ヘリオトロープ疹)や肘や膝のがさついた紅斑(ゴットロン徴候)、手指側面のささくれ立ち(機械工の手)など、特徴的な皮疹がみられます。
注意すべき合併症として、間質性肺炎があります。これは、自己免疫反応によって肺胞隔壁が厚くなる病気で、重症度に応じて治療が必要になります。また、一定の割合で悪性腫瘍が合併するため、よく調べる必要があります。
この疾患では、自己抗体の種類によって患者さんの症状が大まかに分類されます。治療にはステロイド、免疫抑制薬、免疫グロブリン大量静注療法が用いられますが、症状によって治療法が異なります。特に抗MDA5抗体陽性例(筋無症候性皮膚筋炎)は、きわめて重篤な間質性肺炎を合併することから、早期からの強力な治療が必要になります。治療はステロイドと免疫抑制薬を中心に行い、重篤な場合は血漿交換療法を併用することで、多くの患者さんの病状は改善します。急性期は安静が必要ですが、治療により筋炎が改善したあとは、筋力低下を防ぐためにリハビリテーションが大切になります。治療は長期間にわたるため、感染症への注意が重要です。
当科では、患者さんの病状を正確に把握し、エビデンスに基づいた治療を行い、後遺症をできるだけ抑えるよう努めます。
ワンポイントアドバイス
- 皮膚症状は、手の甲や肘、膝など衣服と擦れる部分に出やすいです。
- 間質性肺炎は、急速に進行する場合があり、とても重要な合併症です。動いた時の息切れや、激しい空咳などがあれば早めに医療機関を受診するようにしましょう。
全身性強皮症(全身性硬化症)は、その名の通り全身の皮膚が硬くなることが特徴の疾患です。皮膚の硬化が肘・膝から体幹にまで拡がる「びまん皮膚硬化型」と、肘・膝より先と顔面に留まる「限局皮膚硬化型」に分けることができ、病気の進行の速度や内臓への影響が異なります。前者は発症後数年で皮膚硬化が進行しますが、硬化はピークを越えれば時間とともに改善することも多いです。後者は皮膚硬化が強くないことが多くほとんど変化しません。寒さなどで手指の色が変わるレイノー現象を認めることが多く、指先に潰瘍ができることもあります。
腎臓や心臓、肺、消化管にも障害を起こすことがあります。急激な血圧上昇と腎不全をきたす腎クリーゼになることがあるため、普段から血圧を測定して急激な上昇がないかを確認することが重要です。早期に発見し治療すれば、透析に至らずに済むからです。肺動脈性肺高血圧症は、肺動脈という血管が狭くなることで息切れなどを起こす合併症です。進行すると酸素投与が必要になることもあります。これも早期発見・早期治療が非常に重要なので、定期的な検査が必須です。
レイノー現象や手指潰瘍を予防するため、手や足の保温が大切です。全身性強皮症は治療が難しいことでも知られていますが、いくつかの薬剤は効果があることがわかってきています。例えば皮膚硬化の進行抑制にリツキシマブが使用できるようになりました。全身性強皮症に伴う間質性肺疾患に対する免疫抑制薬として、シクロホスファミド(エンドキサンⓇ)の他に、ミコフェノール酸モフェチル(セルセプトⓇ)が2024年2月から保険適用が拡大されました。さらに、間質性肺疾患に対しては抗線維化薬であるニンテダニブ(オフェブⓇ)を使うことができるようになり、治療の選択肢が広がっています。肺動脈性肺高血圧症に対しても複数の血管拡張薬があります。一方で、ステロイドは多くの場合は使用しません。当院では患者さんひとりひとりの状態に応じて、最適な治療方法を提供してまいります。
ワンポイントアドバイス
- レイノー現象や手指潰瘍を予防するため、手や足の保温に努めましょう
- 日単位の急激な血圧は腎クリーゼの可能性があります。毎日自宅で血圧を測定しましょう
- 歩いた時や階段を昇った時に息切れが見られるようならご相談ください
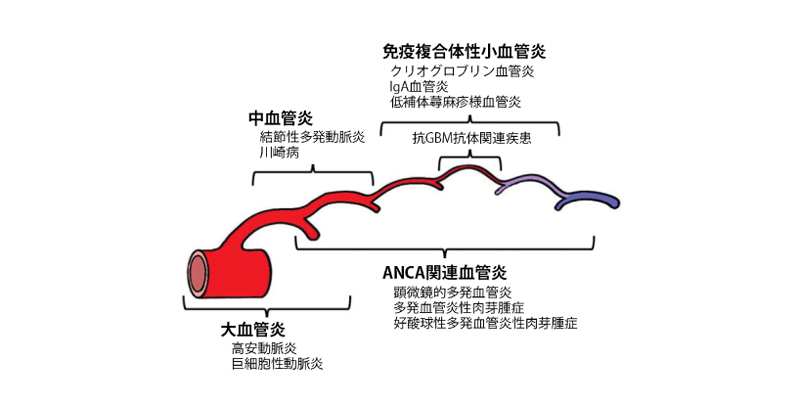
人間の体中には血管が張り巡らされており、その血管自体が障害されることで引き起こされる病気です。血管の動脈を大型、中型、小型と障害される血管のサイズによって病名を分類しています。大型血管が障害されると高安病や巨細胞性動脈炎、中型血管が障害されると結節性多発動脈炎、小型血管が障害されると顕微鏡的多発血管炎、多発血管炎性肉芽腫症、好酸球性多発血管炎性肉芽腫症などとなります。障害される血管によって出現する症状は様々ですが、共通する症状としては発熱、倦怠感、関節痛などがあり、一見すると風邪と似たような症状です。しかし、風邪とは違い症状が長く続くことや、腎臓や肺、神経が障害されやすいことが特徴で、早期診断と早期治療が重要です。
治療法は、血管炎の種類や重症度に応じてステロイドを中心に免疫抑制薬や生物学的製剤を併用して最新のエビデンスに基づいて行っていきます。一部の血管炎ではリツキシマブ(リツキサンⓇ)、アバコパン(タブネオスⓇ)、メポリズマブ(ヌーカラⓇ)、ベンラリズマブ(ファセンラⓇ)、トシリズマブ(アクテムラⓇ)、ウパダシチニブ(リンヴォックⓇ)などの薬剤を病状に応じて使い分け、病気をしっかり抑えながらステロイドの使用量をできるだけ減らす治療が進んでいます。
最新の治療選択肢を踏まえ、再燃予防、感染症対策、副作用の軽減、生活の質の維持を大切にしながら、患者さん一人ひとりに合わせた治療を行います。
ワンポイントアドバイス
血管炎症候群の診断は体の組織の一部を取って調べる検査(生検)が重要です。血管炎症候群は診断に苦慮することもあり、生検が大切です。障害があると予想される腎臓、皮膚、神経、筋肉、血管の一部を小さな手術で取ってきて、顕微鏡で見ます。その所見と患者さんの訴え、血液検査、画像検査から判断して診断します。当院は手術が必要な診療科が全て揃っており、迅速に診断を行います。
MCTDはもともとはレイノー現象(指が冷えると白や紫色になる)、ソーセージの様に腫れた指、血液検査で抗U1-RNP(ribonucleoprotein)抗体をもつ患者さんで、強皮症(SSc)、全身性エリテマトーデス(SLE)、多発性筋炎・皮膚筋炎(PM/DM)の要素を少しずつ持ちながら、いずれの診断基準にも当てはまらない膠原病を指していましたが、最近はSSc、SLE、PM/DMいずれかの診断基準に当てはまっても、MCTDの診断基準に当てはまり、典型的なSSc、SLE、PM/DMといえない場合はMCTDと診断することが多いです。
MCTDの症状はレイノー現象、ソーセージ様の指の腫れを共通の特徴としながら、患者さんによってSSc、SLE、PM/DMの症状のうちいくつかを合わせ持ちます。例えば間質性疾患、手指の皮膚硬化、関節痛、リンパ節腫脹、顔面紅斑、胸水、筋力低下や血液検査でクレアチンキナーゼ(CK)上昇などのうちいくつかをもちます。また頻度は高くありませんが MCTDに特徴的な症状としては顔面のしびれ(三叉神経障害)と無菌性髄膜炎(発熱、頭痛があり、脳脊髄液中には菌がいないが、炎症所見がある)があります。10-50%の患者さんでは、息切れをきたす肺高血圧症の合併がみられます。従来、MCTDは軽症が多く、ステロイド治療への反応もよいとされてきましたが、肺高血圧症は早期に適切な治療を受けないと重症病態となることが明らかになりました。近年、肺血管拡張薬が使用できるようになりましたが、労作時呼吸困難など症状が出現する前に診断・治療することが重要ですので、定期的な心エコー検査(これにより肺高血圧症の有無が推定できます)を受けることが勧められます。
主に医師向けではありますが診療ガイドラインが10年ぶりに改訂され、MCTD診療ガイドライン2021が出版されました。
ワンポイントアドバイス
心エコー検査で三尖弁逆流の有無と速度から肺高血圧症が推定できます。1年に1回(ずっと異常なければ2,3年に1回)の検査をお勧めします。心エコーで肺高血圧症が疑われたら、循環器内科で心臓カテーテル検査を受けて確認を行います。最近はよい治療薬が出てきていますので、早期診断、早期治療が重要です。
シェーグレン病は、以前は「シェーグレン症候群」と呼ばれていました。病気への理解が進んだことから、現在は「シェーグレン病」という名称が用いられるようになっています。
シェーグレン病は、唾液腺や涙腺といった外分泌腺に炎症が起こり、その機能が低下することで、眼の乾燥感や異物感(ドライアイ)、口の乾き(ドライマウス)などの症状がみられる病気です。40~60歳代の女性に多くみられます。診断は眼や唾液腺の検査に加えて、血液検査で自己抗体を調べることで行います。
多くの患者さんでは乾燥症状が主体ですが、一部では外分泌腺以外の臓器にも炎症が起こることがあります(腺外病変)。関節、肺、腎臓、神経、皮膚などに症状がみられることがあり、重症の場合にはステロイドや免疫抑制薬による治療を行います。また、甲状腺機能低下症、悪性リンパ腫の合併にも注意が必要です。
従来、乾燥症状に対しては、対症療法が治療の中心でしたが、近年、病気の原因となる免疫異常を標的とした新しい治療薬の開発が進んでいます。今後、より効果的な治療を選択できることが期待されています。
成人発症スチル病は、発熱、関節痛、皮疹を主症状とする全身の炎症性疾患です。
皮疹は、四肢や体幹部に見られる淡いピンク色の斑状で、発熱時に増強することが特徴です。その他にのどの痛み、筋肉痛、リンパ節腫大を伴うこともあります。
血液検査では、好中球優位の白血球の上昇、肝機能障害、血清フェリチンの上昇を認めますが、いずれも成人発症スチル病の診断に特異的な所見ではありません。感染症や悪性腫瘍でも上昇することもあります。
診断時にも感染症や悪性腫瘍と判断に悩むこともあり慎重に診断することが求められ、皮膚生検、リンパ節生検、骨髄生検などの検査が必要になることもあります。
発熱が続き、逆に血球が減少してくる場合は血球貪食症候群という重症な合併症の発症に注意が必要です。
治療はステロイドが中心となり、免疫抑制薬(メトトレキサート、シクロスポリンなど)と併用してステロイドを漸減していきます。最近では難治例に対してトシリズマブ(アクテムラⓇ)を併用する症例も増えています。既存治療で効果不十分な患者さんには2025年からヒトインターロイキン(IL-1β)に対する抗体製剤であるカナキヌマブ(イラリスⓇ)の使用が承認されました。
軽症例から重症例まで経過は様々ですが、一般的にはステロイドや免疫抑制薬に反応が良ければ予後は良好のため、早期診断と早期治療が大切です。
医療者向けですが、日本では2017年に「成人スチル病診療ガイドライン2017年版」が出版され、2023年にはその改訂版が発刊されました。
ベーチェット病は、繰り返す有痛性口内炎、陰部潰瘍、眼病変、皮膚病変を特徴とする疾患です。トルコや日本をはじめとしてシルクロードに沿った地域に多い疾患で、シルクロード病と言われたこともあります。
症状は、上記4症状が主症状と呼ばれます。その中でも口内炎が最もよく見られベーチェット病の患者さんのほぼ全員で見られます。嚙んだ時にできる口内炎と区別はつきませんが、多発性、再発性であることが特徴です。関節の腫れ(関節炎)、腸の潰瘍や血便(消化器病変)、血栓や動脈のこぶ(血管病変)、麻痺や脳の炎症(中枢神経病変)など副症状と呼ばれる症状が見られることもあります。また点滴や採血のときに針を刺した部分が炎症を起こす場合もあります(針反応)。診断に直接つながるような検査が存在しないため、上記のような特徴的な症状の出現によって診断します。
治療は症状やその強さにより異なります。無治療で経過観察とする場合もありますが、重症であればステロイドや免疫抑制薬、生物学的製剤などを組み合わせることもあります。最近オテズラⓇという薬が口内炎に有効だと示されました。少々値段が高めですが試してみる価値はあります。当院では患者さんひとりひとりの状態に応じて、最適な治療方法を提供してまいります。
ワンポイントアドバイス
ストレスと症状がよく関係する疾患として知られています。ストレスを減らすことは簡単ではありませんが、生活や仕事のリズムを整えることは重要です。
脊椎関節炎は一つの疾患ではなく、強直性脊椎炎、乾癬性関節炎、反応性関節炎、炎症性腸疾患関連関節炎、分類不能脊椎関節炎などという脊椎(背骨)や骨盤、腱を中心に炎症をきたす疾患の総称です。
この疾患で最も重要な症状は炎症性腰背部痛です。これはいわゆる「ぎっくり腰」とは違ってゆっくりと発症し、安静では改善せず、動くことで改善することが特徴的です。夜間就寝中に痛みで目が覚めることもあり、起床時の痛みが最も強いです。40歳以下で発症することが多いことも特徴ですが、単なる腰痛と思われて見過ごされることが多いため注意が必要です。またアキレス腱周囲の腫れ・痛みや眼の炎症がみられることもあります。乾癬性関節炎であれば、乾癬という皮膚疾患や爪の凹みがみられることもあります。診断につながるような自己抗体は存在しないため、症状と画像検査(特に脊椎X線やMRI)を組み合わせて診断します。近年は、X線で明らかな変化が出る前の早期の体軸性脊椎関節炎も診断・治療の対象となっています。
脊椎炎を伴わない手足の関節炎を中心とした脊椎関節炎(末梢性脊椎関節炎)もあり、関節リウマチなどとの鑑別が必要です。治療法が異なるからです。一般的に抗CCP抗体陰性、RF陰性で、腫れる関節の部位が異なるとか、経過や合併症が異なることなど総合的に判断して診断します。
治療は現在ある症状に合わせて選択しますが、炎症性腰痛に対してはまずは非ステロイド性抗炎症薬(NSAIDs)を使用することが多いです。重症であれば抗リウマチ薬、免疫抑制薬、生物学的製剤、JAK阻害薬などを組み合わせることもあります。内服ステロイドは通常使いません。加えて、例えば乾癬があれば皮膚科医師と、眼の炎症があれば眼科医師と、炎症性腸疾患があれば消化器内科医師と協働して治療にあたる必要があります。当院では患者さんひとりひとりの状態に応じて、各科と連携しながら最適な治療方法を提供してまいります。
ワンポイントアドバイス
上記のような炎症性腰背部痛が持続したり、アキレス腱や手指の第一関節(DIP関節)の腫れや痛みがあるようなら早めに相談してください。
IgG4関連疾患とは、IgG4という免疫グロブリンを産生するIgG4陽性の形質細胞が体内の様々な臓器に浸潤して臓器が腫大する中高年の男性に多い病気です。
腫大する臓器としては、涙腺、唾液腺、膵臓、腎臓、下垂体、後腹膜などが多いです。
症状はそれぞれ腫大した臓器ごとに異なり、多彩です。線維化(組織が硬くなること)を伴い臓器障害が元に戻らなくなることもあります。
血液検査では通常IgG4が高値ですが、全例ではありません。炎症反応を示すCRPは陰性の事が多いです。そのためIgG4関連疾患は血液検査だけでは診断できません。
診断には、腫大している組織を取ってきて顕微鏡で見る病理学的な所見が重要になってきます。他の悪性腫瘍や自己免疫性疾患を除外する必要があり、診断は慎重に行います。
IgG4関連疾患は指定難病ですが、医療費助成は診断だけでなく、重症度や医療費の条件を満たす場合に対象となります。
治療はステロイドが中心で、多くの患者さんで効果が期待できます。ただし、減量中や中止後に再燃することがあり、臓器によっては線維化により障害が残ることもあります。近年は、再燃を抑える治療選択肢としてイネビリズマブ(ユプリズナ®)などの新しい薬剤も登場しています。
臨床研究
| 研究課題名 | 当院責任者 | 説明文(PDF) |
|---|---|---|
| 混合性結合組織病(MCTD)における抗SMN complex抗体の臨床的意義に関する検討 | 大村浩一郎 | |
| クローン性造血に関連する遺伝子変異と自己免疫疾患病態の相関性解析研究 | 住友 秀次 | |
| 膠原病難治性病態の早期診断,病態解明,および新たな治療方針確立のための自己抗体・生理活性物質測定,および細胞免疫機能解析に関する研究 | 岡 秀樹 | |
| JAK阻害薬の周術期使用の安全性に関する多施設レトロスペクティブ・コホート研究 | 岡 秀樹 | |
| SLEの治療最適化を目指した多施設研究 | 大村 浩一郎 | |
| 成人スティル病におけるサイトカインと免疫細胞が臨床経過に与える影響と、再燃時の新規バイオマーカーの探索 | 岡 秀樹 | |
| ループス腎炎治療におけるグルココルチコイド減量スピードによる腎予後の解析 | 大村 浩一郎 | |
| 膠原病・リウマチ性疾患の寛解導入時における、サイトメガロウイルスの再活性化から臓器障害を引き起こすリスク因子の検討 | 岡 秀樹 | |
| リウマチ性疾患治療中に生じたCOVID-19感染症に関する研究 | 大村 浩一郎 |
最新治療
最新の治療について
当科で行う最新の治療について簡単に解説します。詳しくは担当医にご確認ください。
関節リウマチ
近年、関節リウマチの治療は大きく進歩しています。メトトレキサートなどの従来の抗リウマチ薬に加えて、生物学的製剤(TNF阻害剤・IL-6阻害剤・CTLA4-Ig)、JAK阻害薬を使うことで、臨床的寛解(関節所見・自覚症状・採血での炎症所見がほぼなくなること)を目指すことが可能となりました。一方で、副作用(特に肺炎などの感染症や、肺結核・B型肝炎の再活性化)について十分な注意が必要です。高価な薬剤が多いですが、後発医薬品(バイオシミラー)が登場し、経済的問題も解消されつつある。
| TNF阻害薬 | 炎症を引き起こすサイトカインのひとつTNF-αを主に抑える生物学的製剤です。後発医薬品が販売されており、生物学的製剤のハードルが下がった。 |
|---|---|
| IL-6阻害薬 | 炎症を引きおこすサイトカインのひとつIL-6の作用を抑える生物学的製剤です。血液検査で炎症反応が陰性化するため、感染症が分かりづらくなることに注意が必要です。 |
| CTLA4-Ig | リウマチの司令塔であるTリンパ球の活性化を阻害する生物学的製剤です。感染症の頻度が他の生物学的製剤やJAK阻害薬と比較して低いことが特徴です。 |
| JAK阻害薬 | IL-6やインターフェロンなどの幅広い炎症物質に作用する分子標的薬です。内服薬でありながら生物学的製剤と同等かそれ以上の効果を示します。帯状疱疹の頻度が上がるため、ワクチン接種を強くお勧めします。 |
|
メトジェクトⓇ |
メトトレキサートは、関節リウマチの治療で最初に使われる重要な薬剤ですが、胃腸の副作用(吐き気・腹痛)がみられる場合があります。メトジェクトは週1回皮下注射するメトトレキサートの注射製剤ですが、内服薬より胃腸の副作用が少なく、新たな治療の選択肢となります |
全身性エリテマトーデス(SLE)
全身性エリテマトーデスは、自己抗体を産生するBリンパ球、Tリンパ球、抗原提示細胞などが関わって炎症が起こり、組織が障害される疾患です。治療の主体はステロイドですが、病態の解明とともに新たな薬剤の開発が進み、疾患活動性を十分に抑制しながらステロイド減量を進められるようになりました。
| プラケニルⓇ (ヒドロキシクロロキン) |
抗原提示細胞の活動性を抑制することで疾患全体の活動性を落ち着かせる薬剤で、免疫調整剤ともいわれます。すべての患者さんに推奨されていますが、重要な副作用として網膜症があります。投与前と投与後の定期的な眼科検査が必要です。 |
|---|---|
| セルセプトⓇ (ミコフェノール酸モフェチル) |
免疫抑制薬の内服薬で、重症例を含む幅広い症例に使用されています。特にループス腎炎では、寛解導入療法(ALMS試験)でエンドキサン®(シクロフォスファミド)と同等、維持療法(MAINTAIN試験)でアザニン®/イムラン®(アザチオプリン)に優る治療効果が示されており、標準治療として推奨されています。消化器症状(下痢)の副作用に留意が必要ですが、ゆっくり慣らしていくことで十分量の内服が可能となることが多いです。 |
| ベンリスタⓇ (ベリムマブ) |
Bリンパ球の増殖・分化に関わるBAFFの働きを抑える生物学的製剤で、皮下注射もしくは点滴で投与されます。臨床試験では、臨床症状の改善と再燃の抑制、ステロイドの減量効果が示されています(BLISS試験)。低補体血症などが理由でステロイド減量困難な患者さんに使用されることが多く、比較的感染症などの副作用が少ないことが特徴です。 |
| サフネローⓇ (アニフロルマブ) |
SLEの病態に強く関連している炎症物質インターフェロンα (IFN-α) の受容体に結合しIFN-αの働きを阻害する生物学的製剤で、4週ごとに点滴、または毎週皮下注射で使用します。現時点では、重症のループス腎炎や中枢神経ループスに対する適応はありませんが、特に皮膚粘膜症状(脱毛含む)や関節症状に対して高い効果が期待され、ステロイド減量にも有用です。主な副作用として、感染症があり、特に帯状疱疹には注意が必要です。 |
| リツキサンⓇ(リツキシマブ) | SLEの病態に深く関わっているBリンパ球の表面分子CD20に対する生物学的薬剤で、Bリンパ球を除去する作用があります。治療抵抗性のループス腎炎の患者さんに対する有効性が高く、ステロイドの減量効果がわが国で示されたことから、既存の治療で効果不十分なループス腎炎に対して保険適応となりました。 |
| ルプキネスⓇ(ボクロスポリン) | Tリンパ球の活性化を抑えるカルシニューリン阻害薬の内服薬です。セルセプトと併用することで、ループス腎炎をより早くしっかり押さえる効果が示されました(AURORA試験)。ループス腎炎に対して保険適応となり、尿蛋白の改善やステロイド減量効果が期待されます。副作用として、腎機能障害や血圧上昇などに注意が必要なため、定期的な採血や血圧管理が必要です。 |
巨細胞性動脈炎・高安動脈炎
太い径の動脈壁に炎症が起き、発熱などの全身症状と動脈の狭窄や拡張をきたす疾患です。ステロイドが治療の主体であり、再燃を予防するために免疫抑制薬を併用することが推奨されています。
| アクテムラⓇ (トシリズマブ) |
IL-6阻害薬であるトシリズマブを用いた臨床試験(巨細胞性動脈炎:GiACTA試験、高安動脈炎:TAKT試験)の結果を基に、本邦での使用が保険適応となりました(週1回皮下注射)。特にGiACTA試験ではアクテムラ併用群がプラセボ群より寛解維持率が高く、またステロイド投与量も有意に少なくできることが示されています。 |
|---|---|
|
リンヴォックⓇ(ウパダシチニブ) |
JAK阻害薬であるウパダシチニブ(リンヴォック®)は、SELECT-GCA試験の結果を基に、本邦で巨細胞性動脈炎に対して保険適用となりました(1日1回内服)。SELECT-GCA試験では、リンヴォック®とステロイドを併用した群で、寛解維持率が高いことが示されました。また、ステロイドの総投与量を減らせる可能性も示されています。感染症や帯状疱疹などに注意しながら、病状や合併症に応じて使用を検討します。 |
顕微鏡的多発血管炎(MPA)、多発血管炎性肉芽腫症(GPA)
| リツキサンⓇ (リツキシマブ) |
B細胞の表面抗原CD20に対する抗体で、B細胞の大部分が除去されます。エンドキサン®(シクロフォスファミド)との比較試験(RAVE試験、RITUXIVAS試験)で同等性が示され、寛解導入療法として広く使用されています。また、維持療法としての有用性も示されています(MAINSRITSAN試験、RITAZAREM試験)。 |
|---|---|
| タブネオスⓇ(アバコパン) | 補体の活動を抑制する新しい種類の免疫抑制薬です。補体の中のC5aは好中球の働きを強め、MPAとGPAの病態に強く関与しています。C5aの受容体を阻害するタブネオスⓇ(アバコパン)は、日本を含む世界中で行われた臨床試験(ADVOCATE試験)でリツキサンⓇ (リツキシマブ)、もしくはエンドキサンⓇ (シクロフォスファミド)と併用してMPAおよびGPAに対して有効性を示したことで、本邦でも保険適応になりました。注目すべきは、アバコパンはステロイドを併用せずに血管炎治療を行った初めての薬剤になり、ステロイドに代わる薬剤になるのではないかと期待されています。 |
好酸球性多発血管炎性肉芽腫症(EGPA)
好酸球性多発血管炎性肉芽腫症は、気管支喘息を背景として、小血管炎を全身の臓器に認めるANCA関連血管炎の一つです。ステロイドが治療の中心で、重症例では免疫抑制薬の併用を併用しますが、維持療法期の治療選択肢としてヌーカラ®とファセンラ®が新たに加わりました。
| ヌーカラⓇ(メポリズマブ) | アレルギー症状に関与するサイトカインIL-5に対する抗体です。寛解導入後のEGPA患者に本薬剤を4週毎皮下注射したところ、プラセボ群より有意にステロイドの減量効果があり、再燃率を抑える効果がありました(MIRRA試験)。本試験を受けて、本邦でも保険適応とされています。 |
|---|---|
|
ファセンラⓇ(ベンラリズマブ) |
好酸球の表面にあるIL-5受容体に対する抗体で、好酸球を減少させる生物学的製剤です。再燃性または難治性の好酸球性多発血管炎性肉芽腫症の患者さんを対象に、ファセンラ®はヌーカラ®と同程度に寛解を維持し、ステロイドを減量できる可能性が示されました(MANDARA試験)。この結果に基づき、4週毎に皮下注射する薬剤として本邦でも保険適応となり、好酸球を標的とした治療薬を複数から選択できるようになっています。 |
全身性強皮症(全身性硬化症)
全身性強皮症は、血管の炎症や線維化が全身の臓器にみられる疾患で、特に間質性肺炎は重要な合併症です。エンドキサン®(シクロフォスファミド)やセルセプト®(ミコフェノール酸モフェチル)を中心とした免疫抑制薬による治療が推奨されています。
| オフェブⓇ(ニンテダニブ) | 免疫抑制薬を使用している強皮症合併間質性肺炎患者に、チロシンキナーゼ阻害薬であるオフェブを併用したところ、プラセボ群より肺活量低下の進行を緩やかにする効果が認められ(SENSCIS試験)、これを受けて本邦でも保険適応とされています。消化器症状(下痢)の副作用に留意が必要です。 |
|---|---|
| リツキサンⓇ (リツキシマブ) |
リツキサンは、リンパ球(B細胞)に対する生物学的薬剤で、病態の中心に位置するB細胞を除去する作用があります。強皮症の患者さんに投与したところ、皮膚硬化の改善が認められ(DESIRES試験)、日本で保険適応となりました。皮膚硬化に対して有効性が認められた、初めての薬剤になります。 |
|
セルセプトⓇ(ミコフェノール酸モフェチル)
|
全身性硬化症に伴う間質性肺疾患に対してセルセプト®が従来のエンドキサン®という免疫抑制薬に比べ効果が劣らず、安全性では上回るという結果がえられました(SLS-I, SLS-II試験)。その結果を受け、日本でも2024年から本疾患に対してセルセプトの保険適応が認められました。服用中は吐き気、下痢などの消化管症状や血球減少に注意が必要です。 |
成人スチル病(成人スティル病またはスティル病)
成人スチル病は全身性の炎症性疾患です。免疫系が過剰に反応して、炎症性サイトカインとよばれる炎症物質が体内で作られ、強い炎症反応が引き起こされます。これまでステロイド、免疫抑制薬、抗インターロイキン6受容体薬であるアクテムラ®(トシリズマブ)による治療が行われてきました。
|
イラリスⓇ(カナキヌマブ) |
イラリス®は炎症性サイトカインのひとつであるヒトインターロイキン(IL-1β)に対する生物学的製剤です。IL-1βに特異的に結合することにより、IL-1βが引き起こす炎症反応を抑えます。2011年からクリオピリン関連周期性症候群(CAPS)の治療薬として用いられていました。2025年から既存治療で効果不十分な成人発症スチル病の患者さんに対してイラリス®の使用が承認されました。アクテムラ®が十分有効でなく、ステロイド減量が困難な患者さんに使用いたします。 |
|---|
IgG4関連疾患
IgG4関連疾患は、免疫の異常によって炎症が起こり、腫れやしこりを形成する病気です。涙腺・唾液腺、膵臓、腎臓、下垂体など、全身のさまざまな臓器に病変がみられます。ステロイドによる治療がよく効きますが、減量とともに再燃することが多いです。
| ユプリズナⓇ(イネビリズマブ) | Bリンパ球の表面にあるCD19という分子を標的とした生物学的薬剤です。IgG4関連疾患の病態に深くかかわるBリンパ球を減少させる効果があり、臨床試験(MITIGATE試験)ではIgG4関連疾患の再燃を抑制する効果が示されました。日本ではIgG4関連疾患に対して初めて保険適応となった生物学的製剤です。投与は点滴で行い、初回投与の2週間後に2回目を行った後は、6か月ごとに継続します。 |
|---|
治験情報
当科で行っている治験は以下の通りです。
| 課題名 / 試験名 | 備考 |
| 全身性エリテマトーデス患者を対象としたBIIB059の第Ⅲ相試験 | |
| 活動性ループス腎炎患者を対象としたRO5072759の第III相試験 | |
| ループス腎炎を有する全身性エリテマトーデス患者を対象としたYTB323の第II相試験 | |
| 多発血管炎性肉芽腫症及び顕微鏡的多発血管炎を対象としたYTB323の第II相試験 | |
| 全身性エリテマトーデス患者を対象としたACT-334441の第3相試験 | |
| 中等度から重度の乾燥症状を有する一次性シェーグレン症候群(pSjD)成人患者を対象とした、プレフィルドシリンジによるefgartigimod PH20皮下投与の有効性、安全性、忍容性を評価する第2相無作為化二重盲検プラセボ対照、および非盲検延長、多施設共同医師主導試験 |
患者さん向け講演会
2026年度
楽しく学べる膠原病・リウマチ教室(院内講演会:2026年度)
令和8年度も、患者さん向け院内講演会「楽しく学べる膠原病・リウマチ教室」を開催します。今年度は、月曜・水曜・金曜日に、全5回の開催を予定しています。
予約不要、参加費も無料です。どなたでもご参加いただけますので、ぜひお気軽にお越しください。

2025年度
令和7年10月25日、神戸国際会館にて、患者さん向けの市民公開講座「膠原病・リウマチ診療の道標」を開催しました。

令和7年度も、患者さん向けの院内講演会「楽しく学べる膠原病・リウマチ教室」を開催しています。今年度は、木曜と水曜に、年6回開催する予定です。
この患者教室は、予約不要で、参加費も無料です。ぜひ、お気軽にご参加ください。

2024年度
令和6年10月19日、神戸国際会館で、患者さん向けの市民公開講座「膠原病・リウマチ診療の道標」を開催しました。雨模様の中、たくさんの方にご参加いただきました。
当日の講演の資料は、こちらからダウンロードできます。
1. 膠原病・リウマチの最新治療
2. 知ってて役立つ保険制度
3. ステロイド治療の歴史と考え方
4. 誰でもできる、自己注射


膠原病・リウマチ内科は、令和6年度より、患者さん向けの院内講演会「楽しく学べる膠原病・リウマチ教室」を開催することとなりました。
この教室では、医師と看護師・薬剤師などのメディカルスタッフが、患者さんの生活に身近なテーマについて講演します。

Q&A
患者さんの疑問にお答えします
以下のメールアドレスに普段から疑問に思っていることや、聞いてみたいことをご記入の上、お送りください(無記名で結構です)。ホームページのQ&A上でお答えいたします。すべての質問には答えられないかもしれませんが、皆さんの役に立つような内容はできる限りお答えしていくつもりです。1か月に1度程度の頻度で更新いたしますので、焦らずお待ちください。また、個人的な質問には答えられない場合もございますので、その点ご了承ください。
膠原病・リウマチ内科 公用メールアドレス:c_rheumatology@kcho.jp
これまでにいただいたご質問と回答
各質問をクリックすると回答が表示されます
「膠原病かもしれません」と言われたことはありませんか?
膠原病という病名は存在せずいくつもの病気をまとめて表現している総称です。代表的な病名は、全身性エリテマトーデス、強皮症、皮膚筋炎・多発性筋炎、結節性多発動脈炎などです。多くの人には聞き慣れない病気であり、名前からどんな病気か想像もつかないことがほとんどでしょう。
循環器内科は心臓を、呼吸器内科は肺を、消化器内科は胃や腸、肝臓などをそれぞれ専門にしています。しかし、膠原病内科は単一の臓器を専門とするのではなく、皮膚、関節、心臓、肺、腎臓、神経、筋肉など全身の臓器の炎症病態を診ます。それは、膠原病を引き起こす原因は免疫の異常にあるからです。本来の免疫は、自分自身の体を敵だと認識することはないように制御されていますが、あるきっかけから自分の臓器の一部を敵だと認識します。そして、免疫反応によって自分で自分の皮膚を攻撃することで皮膚に炎症が、自分で自分の関節を攻撃することで関節に炎症が、自分で自分の心臓や肺、腎臓、神経、筋肉を攻撃することでそれぞれの場所に炎症が起きます。このようにして、全身で様々症状が出現します。
膠原病のほとんどが厚生労働省によって指定難病に指定されてといます。申請することで医療費の助成を受けることができます。また、日常生活や社会生活に不自由がある場合は支援を受けることができます。
治療法はステロイドを中心に、免疫抑制薬、分子標的薬などを併用していきます。近年は分子標的薬の進歩が著しく、多くの新薬が開発されています。詳細は各疾患の解説と最新治療の項を参照してください。
ワンポイント アドバイス
抗核抗体が陽性と言われたら、膠原病?
膠原病が疑われると抗核抗体が測定することが多いですが、陽性=膠原病とはなりません。抗核抗体は陽性、陰性ではなく抗体価(40倍, 80倍, 160倍と〇倍のように表記されます)と染色パターンが重要となります。膠原病ではない人でも陽性になることは知られており、日本のある地域の報告では9575人の内、抗核抗体 40倍以上の割合は45%にもなります。膠原病診断において、最も大切な事は患者さんの訴えを聞き、身体診察を行う事です。
膠原病が心配であれば、いつでも気軽にご相談ください。
ステロイドは1950年に夢の薬と言われてノーベル賞を獲得した薬剤です。以来、気管支喘息やアトピー性皮膚炎など様々な病気の特効薬として使用され続けています。リウマチ・膠原病領域の疾患においても例外ではなく、特に重症であればあるほどステロイドが必要になることが多いです。ステロイドは投与初期には発熱や痛みなどの炎症を抑える作用(抗炎症作用)が主に見られますが、大量に長期投与することで免疫を抑える作用(免疫抑制作用)が見られるようになります。この抗炎症作用と免疫抑制作用によって、リウマチ・膠原病疾患の症状や病態をコントロールします。
ステロイドは即効性と強い効果の一方で、様々な副作用があることも知られており、「副作用が怖い」との理由で使用を躊躇される患者さんもおられます。しかし、50年以上の使用経験を通してどのような副作用が見られやすいかがはっきりしているので、予防策を講じることができるものが多いのです。言い換えれば副作用のことをよく把握できている薬であり、過剰な心配は不要と言えます。
そうは言っても使用が長くなればなるほど副作用が出現しやすくなることは事実です。ステロイドはいまだにリウマチ・膠原病疾患の初期治療において重要な役割を担っている薬ですが、病態が落ち着いた後は漫然と続けるのではなく、必要最小限の使用量にとどめ、可能であれば中止を目指すことが重要です。私たちは、患者さんの状態を正確に把握し、より副作用の少ない免疫抑制薬や生物学的製剤などを併用することで、可能な限りステロイドを減らすことができるよう努めています。また、疾患によってステロイドが必須の病気と、使用が推奨されない病気があるので、各病気の説明を参照してください。
ステロイドの主な副作用
| PSL≧5mg/日 |
|
|---|---|
| PSL≧20mg/日 |
|
膠原病・リウマチ性疾患をもつ患者さんの多くは、女性が妊娠出産を考える時期と重なります。皆さんは、膠原病・リウマチ性疾患の患者さんの妊娠・出産について、どんなイメージをお持ちでしょうか。
以前は、病気のコントロール自体が難しく、治療を優先せざるを得ないこともありました。治療の選択肢も限られ、副作用も強いものが多かったです。また、くすりの説明文書上、妊娠や授乳中に使用できない薬も多く、妊娠を検討することに困難を伴いました。
近年、治療の進歩とともに治療薬の選択肢が増え、妊娠しづらくなる副作用がある治療だけとは限らなくなりました。SLEの方にとっては妊娠中も使用可能なプラケニルの処方が可能となり、妊娠期間を含めた疾患のコントロールをよりつけやすくなりました。また、くすりの説明文書の改訂が行われ、有益性が勝る場合は妊娠期間中も使用可能な薬剤が増えました。ガイドラインも整備され、膠原病・リウマチ性疾患をもつ患者さんが、妊娠・出産を含めたライフプランを考えることが現実的となってきています。
ただ、患者さんごとに病状や使用する薬剤、ライフスタイルも異なります。妊娠を検討する際の原則は、病気が落ち着いており、臓器障害が軽度で、妊娠時にも使える薬剤でコントロールされていることであり、これらを考慮したうえで計画的に妊娠することが大切です。
当センターでは、医師と患者さんが十分相談し、妊娠・出産に関する情報提供を行います。患者さんの希望を考えた上で治療選択を行い、妊娠計画中・妊娠中・出産後の内科的管理・治療を行います。
ひとことでお答えするなら遺伝はしませんので、心配ありません。ただ、高血圧や糖尿病もある程度なりやすさが遺伝するという意味では、多少のなりやすさは遺伝いたします。どの程度の遺伝かというと、病気によっても異なりますが、ざっというと20人子供を産んだら1人が同じ病気になるという程度です。
病気をもっていない方の子供が関節リウマチになる可能性は100人に1人程度、SLEでは1000人に1人程度ですので、それなりにリスクは上がりますが、ほとんどは病気にならないのですから、あまり心配はいらないのではないでしょうか?治療も日進月歩で進歩していますので。
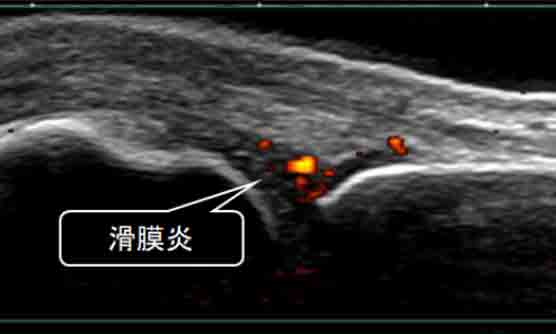
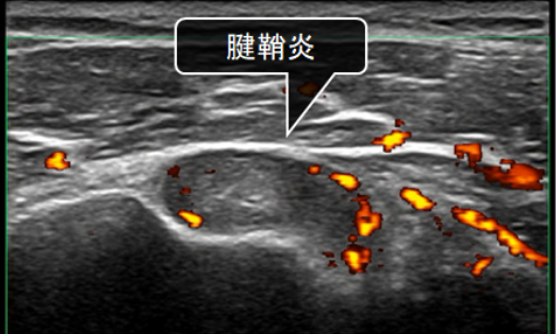
関節エコー検査は、関節を超音波で観察し、炎症の有無や構造変化を調べる検査です。早期の滑膜病変を同定することができ、関節リウマチの診療に威力を発揮します。また、付着部炎(乾癬性関節炎、強直性脊椎炎)や結晶性疾患(痛風、偽痛風)がわかることもあり、鑑別診断に大きく役立ちます。手・肘・肩・膝・足など、関節のある部位はどこでも調べることができます。患者さんと一緒にリアルタイムで所見を確認し、情報を共有できるのも有用な点です。
この検査は、
- 関節炎があるかどうか判定するとき
- 関節炎の原因を鑑別するとき
- 関節リウマチの治療がうまくいっているかを判断するとき
などに行います。
当センターでは、日本リウマチ学会登録ソノグラファーを含む医師が検査を担当し、評価を行います。
生物学的製剤をはじめとして、リウマチ・膠原病領域の治療は進歩を続けています。しかしそのような薬は高額であることが多く、患者さんの負担も大きくなりがちです。ここでは、負担を少しでも減らすことができるかもしれない制度などについて紹介します。
指定難病(特定疾患)
「難病の患者に対する医療等に関する法律」(難病法)によって、難病の患者さんは安定的な医療費助成を受けることができるようになっています。当初は56疾患だった指定難病は、現在338疾患にまで増えています(令和6年3月現在)。
ポイントは、難病法で決められた診断基準と重症度分類を満たす必要があるということです。つまり指定難病と診断された患者さん全員が助成を受けることができるわけではありません。ただし重症度分類に該当しない場合でも、高額な医療の継続が必要な場合は助成の対象になることがあります。わからないことがあれば担当医にお尋ねください。
参考:難病情報センターのウェブサイト高額療養費制度
高額療養費制度とは、医療機関や薬局の窓口で支払った額が、ひと月で上限額を超えた場合にその超えた金額を支給する医療保障制度です。
ポイントは、この上限額は年齢や所得によって異なるということと、この制度を利用するには限度額適用認定証の交付申請や後日の払い戻し申請を行う必要があるということです。わからないことがあればお尋ねください。
参考:厚生労働省 高額療養費制度を利用される皆さまへバイオシミラー
ジェネリック医薬品(後発医薬品)という言葉をご存知の方は多いと思います。医薬品の特許が切れた後に他の製薬会社が製造・販売する、先発医薬品と同じ有効成分を含む薬のことです。ジェネリック医薬品は先発品と同じ有効成分が含まれていながら、より安価に利用することができます。バイオシミラーは生物学的製剤のジェネリック医薬品のようなものであり、先行生物学的製剤と高い類似性を持った薬剤です。先行生物学的製剤とバイオシミラーは同一物質ではないため、有効性と安全性を確認するための臨床試験が必ず実施されています。バイオシミラーの登場によって、先行生物学的製剤と同等の有効性・安全性を持つ薬剤をより安価に利用することができるようになりました。ただし高額療養費制度との兼ね合いで、バイオシミラーの使用が必ずしも自己負担の軽減につながらない場合もあります。気になる場合は担当医にお尋ねください。
お知らせ
関節エコー ハンズオンセミナー
2024年8月、当院で4回目の関節エコーハンズオンセミナーを開催しました。大阪公立大学整形外科の岡野匡志先生を講師に迎え、神鋼記念病院膠原病リウマチ科の先生方と一緒に教えていただきました。今回は、模型を使った関節穿刺の練習を行い、内科医にとって施行機会の少ない手技を直接教えていただく貴重な機会となりました。
2023年8月、当院で3回目の関節エコーハンズオンセミナーを開催しました。大阪公立大学整形外科の岡野匡志先生を講師に迎え、神鋼記念病院膠原病リウマチ科の先生方と一緒に教えていただきました。今回は手指と肩関節を中心のセミナーとなり、自分たちの日ごろの手技を見直す良い機会となりました。
2022年5月、当院で2回目の関節エコー ハンズオンセミナーを開催しました。大阪公立大学整形外科の岡野匡志先生を講師に迎え、神鋼記念病院膠原病リウマチ科の先生方と一緒に、基礎から高度な手技まで教えていただきました。どんな疑問もその場で解決できる雰囲気で、質問がとぎれず、非常に盛況でした。
2021年10月、当科で初めての関節エコー ハンズオンセミナーを開催しました。奈良県立医科大学整形外科の原良太先生を講師に迎え、足関節の病変を中心に詳しく教えていただきました。関節エコーに関するクリニカルクエスチョンについてもその場で描出しながら教えていただき、大変勉強になりました。
医師、医師を目指す方向け当科のご紹介
※本コンテンツは、医師の方を対象とし、当医療機関についての理解を深めていただけるよう作成しているものであり、一般の方を対象とする宣伝・広告等を目的としたものではありません。
初めまして、神戸市立医療センター中央市民病院 膠原病・リウマチ内科の大村 浩一郎(おおむら こういちろう)と申します。
本日は膠原病、リウマチ治療の最前線について概説し、その進歩を実感していただければ幸いです。
当院は近年の膠原病・リウマチ性疾患治療の急激な進歩を受け、2021年に膠原病・リウマチ内科を新設しました。スタッフ2人だけで始めた当科も、今では日本中どこの病院にも負けない診療、教育、研究を行っていると自負しております。
地域の先生方からご紹介いただいた患者は、外来受診でも、転院でも、お待たせすることなく速やかに対応することを全員が心掛けて取り組んでおります。
大村 浩一郎
膠原病・リウマチ内科 部長
膠原病・リウマチ性疾患治療のパラダイムシフト
近年、膠原病・リウマチ性疾患の治療は飛躍的な進歩を遂げました。その皮切りは関節リウマチであり、2003年に登場した生物学的製剤インフリキシマブ(レミケードⓇ)は、その強力で切れ味のよい効果に我々は度肝を抜かれました。
その後に続々と登場する生物学的製剤はTNF阻害薬6種類、IL-6阻害薬2種類、T細胞機能阻害薬(CTLA-4-Ig)1種類におよび、効果はいずれも負けず劣らずといえます。さらには内服薬で生物学的製剤以上の有効性をもつJAK阻害薬もすでに5種類が上市されています。これら生物学的製剤、JAK阻害薬を含めて分子標的薬と呼びますが、分子標的薬は多くの膠原病・リウマチ性疾患の予後を劇的に変えました。乾癬、炎症性腸疾患、ベーチェット病などがその例です。
いわゆる膠原病に対する分子標的薬治療は少し遅れているものの、ANCA関連血管炎に対するリツキシマブ(リツキサンⓇ)や全身性エリテマトーデス(SLE)に対するべリムマブ(ベンリスタⓇ)、アニフロルマブ(サフネローⓇ)なども大きく治療戦略を変革しつつあります。その結果、一生ステロイド治療を続けるのが当然と思われていた膠原病が、ステロイド不要になってきている昨今の治療戦略について概説していきます。
関節リウマチ(RA)の治療最前線
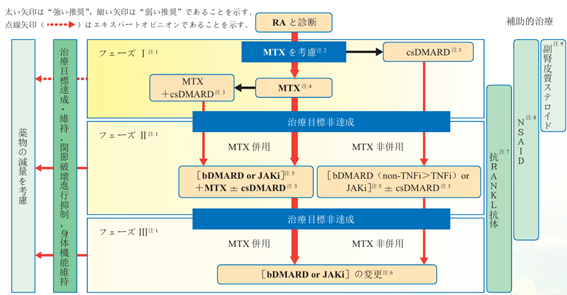
かつてのリウマチ=寝たきりのイメージは過去のものとなりました。RA治療はガイドライン(図1)に従った治療ができれば、8割方の患者が寛解ないし日常生活に大きな支障のない低疾患活動性を達成することができます。すなわち、禁忌でない限りMTXを十分量使用し、3-6か月で治療目標(寛解/低疾患活動性)を達成できなければ、分子標的薬を追加し3-6か月で治療目標を達成できなければ次の分子標的薬に変更する、を繰り返すわけです。ステロイドは補助として使用いたしますが、ほぼ不要となってきています。 また、生物学的製剤の後発医薬品(バイオシミラー)が出現し、生物学的製剤は高額で使用できないという時代はほぼ解消されました。
これらのRA治療は知識と多少の経験のある開業医の先生方であれば十分可能だと思いますが、感染症や薬剤副作用のことを考えると、我々のような救急対応可能な病院の専門医と一緒に治療する方が安心かもしれません。一方、専門医の腕の見せどころは、合併症を抱えたRAの治療です。間質性肺炎、悪性腫瘍、腎障害、慢性感染症など合併症をもつ患者さんや高齢者のRAをいかに上手に治療していくか、決して簡単ではありませんが、我々の腕が試されていると考えています。
全身性エリテマトーデス(SLE)の最新治療
SLEは代表的な膠原病のひとつで、ステロイド治療が必須とされてきた疾患です。活動性が中等度以上のSLEにおいてステロイドはいまだに初期治療では必須の薬剤ですが、その使用方法が変化してきています。
以前は寛解導入の後、プレドニン7.5mg/日とか5mg/日とかまで減量すると維持量としてそれ以上の減量はあえて行わないのが普通でしたが、現在は1mgでも減量し可能であれば中止することが推奨されています。それを可能にする免疫抑制薬や免疫調整薬が使用可能になったからであります。免疫抑制薬のミコフェノール酸モフェチル(MMF) (セルセプトⓇ)、生物学的製剤であるべリムマブ(ベンリスタⓇ)、アニフロルマブ(サフネローⓇ)、リツキシマブ(リツキサンⓇ)、免疫調整薬のヒドロキシクロロキン(プラケニルⓇ)が牽引役となっています。免疫抑制薬を2種類併用することもガイドラインで推奨されており、併用する初期ステロイドの量を少しでも少なくし、少しでも早く減量する方が副作用も少なくなるようです。ステロイドフリーは当然の時代になってきております。
治療抵抗性のSLEには、CD19-CAR-T療法の治験が走っております。CAR-T療法は治療抵抗性SLEに対して多くの症例でdrug-free寛解が得られており、免疫のリセットを行うことで治癒を目指せる治療として、現在非常に注目を浴びております。
膠原病・リウマチ内科のご紹介
神戸市立医療センター中央市民病院 膠原病・リウマチ内科は総合内科と共同して診療体制を組んでいます。リウマチ専門医4人(全員指導医)を擁し、大学病院以外では極めて稀な充実したスタッフです。専攻医(後期研修医)は3-4人体制で、いきいきと研修しています。
地域の先生方へのメッセージ
膠原病、リウマチ性疾患の患者でお困りの先生方、合併症や治療抵抗性、繰り返す感染症など、このような困難な患者を何とかするのが我々専門医の仕事です。
我々の腕の見せどころと思っていますので、お困りでしたら遠慮なくご紹介ください。
原因不明の発熱、関節痛、皮疹、神経症状、呼吸器症状などの診断も当科の最も得意とするところです。どこに紹介するのが適当か迷う場合、迷わず当科へご紹介ください。当科で診断をつけ、必要であればさらに専門家へご紹介いたします。 膠原病は広くなんでも診療しておりますが、SLEには最も力を入れています。臨床研究や治験も行っておりますので、SLE疑いの患者さん、治療抵抗性の患者さんがおられましたら積極的にご紹介いただけますと幸いです。また、Seronegative 関節炎の臨床研究も行っております。可能であればステロイド投与前にご紹介いただけると有難いですが、投与後でもお困りの症例は積極的にご紹介ください。