整形外科は、体を支えて動かすために必要な骨、関節、靭帯、筋肉、腱、神経など「運動器」の疾患・外傷を対象とします。そのため、整形外科が扱う領域は、脊椎・脊髄、骨盤、上肢(肩、肘、手、手指)、下肢(股、膝、足、足趾)など広範囲に渡ります。運動器が悪くなりますと日常生活動作に障害が起こり、仕事、外出、スポーツ、旅行などにも支障がでます。したがって、運動器を健康に保つことが生きがいのある人生を送ることにつながります。整形外科は、運動器疾患・外傷の病態を解明し、その治療法を開発して診療を行う専門科です。厚生労働省が行う国民生活基礎調査でも、腰痛、肩こり、膝痛など運動器に関する愁訴が圧倒的に多く、運動器医療の核となる整形外科が果たすべき役割がますます大きくなっています。
運動器疾患の原因は変性、炎症、外傷、腫瘍など様々であり、対象となる年齢層も幅広いのが特徴です。高齢化の進んだ日本においては、退行変性による変形性関節症、脊椎疾患などが増加の一途を辿っています。スポーツ熱の高揚に伴い各種スポーツ人口が増えてきていることから、老若男女を問わずスポーツ外傷・障害が増加傾向にあります。また労働災害、交通事故などで、運動器の外傷が発生します。
整形外科では、手術、疼痛コントロールなどの保存療法、リハビリテーションなどを行って、障害のある運動器の機能回復を行います。人工関節置換術などの関節手術、脊椎手術は、最小限の侵襲で最大の治療効果が期待できるように治療を工夫し、できるだけ合併症の発生を防ぎ、早期に社会復帰できるようにしています。また、交通事故、労災事故、スポーツなどによる運動器の外傷においても、より早期に社会復帰、スポーツ復帰が可能となるように、適切な手術・治療を行っております。
〈診療特徴について〉
股関節外科、膝関節外科、人工関節置換術を含むリウマチ外科、脊椎外科、上肢外科(マイクロサージャリー) 、スポーツ整形など整形外科のあらゆる疾患・外傷に対応できる体制を取っております。
手外科疾患に加えて、肩関節疾患、肘関節疾患にも対応いたします。また各関節疾患に対する関節鏡手術も行っております。
〈整形外科専門研修について〉
当病院は3次救急を担当しておりますので、多発外傷、脊椎損傷、切断肢、重症感染症などの症例も多く、整形外科専門研修の基幹病院として神戸市立医療センター研修プログラムを提供しています。当院での整形外科専門研修をご希望の方は、「整形外科専門研修について」をご一読ください。また「採用情報」のサイトから「専攻医プログラム・募集要項」も参照してください。
「神戸市立医療センター整形外科専門研修プログラム」では、当院が基幹施設 となり、神戸市立医療センター西市民病院、西神戸医療センターが連携施設となります。これら3病院に加えて、独立行政法人国立病院機構姫路医療センター、兵庫県立尼崎総合医療センター、公立豊岡病院組合立豊岡病院、社会医療法人神鋼記念会神鋼記念病院、京都大学が連携施設として本プログラムに参加します。
当科は外傷を含めた急性期疾患と慢性疾患を数多く手掛けております。どの症例も専攻医と各分野担当医が共同で担当し、豊富な経験を積むことが可能です。
2022年6月3日に専門研修プログラム説明会を予定しています。
2017年専攻医手術執刀実績の紹介
| 脊椎 | 上肢・手 | 下肢 | 外傷 | リウマチ | スポーツ | 小児 | 腫瘍 | その他 | |
| A | 27 | 10 | 12 | 100 | 0 | 2 | 6 | 0 | 13 |
|---|---|---|---|---|---|---|---|---|---|
| B | 30 | 15 | 60 | 90 | 0 | 0 | 15 | 10 | 0 |
| C | 22 | 48 | 119 | 150 | 2 | 1 | 24 | 3 | 0 |
整形外科研修についての専攻医の感想
専攻医A
3次救急ならではの多発外傷を体験できます。また人工関節や脊椎などの慢性疾患の経験もつめバランスよく成長できると感じます。
専攻医B
それぞれの専門に精通されたスタッフの先生方に手厚く指導いただき重症な症例をたくさん経験でき、恵まれた環境であると実感しています。困難な症例もありますが、同期にも恵まれ励みにしながら充実した日々を過ごしております。学会や講演会などにも積極的に参加させていただき貴重な経験をさせて頂いております。今後も引き続き精進し、地に足をつけて研修を行いたいと思います。
専攻医C
当院では上級医のバックアップの元、急性期から慢性期まで幅広く数多くの症例を経験することができます。特に外傷は部位を問わず、また複雑なケースも多く、単純な手技だけでなく、しっかりと術前計画を立てる鍛錬にもなり、研修としては非常に価値の高い症例が多いと思います。また人工関節手術に関しても、早期から執刀に携わることができ、インプラント設置やセメント手技について経験を積むことができます。術後管理についても、主治医として責任ある立場で行う必要があり、総合的に患者さんと関わっていることを実感できます。そのため整形外科はもちろん、そのほかの科についての知識もある程度は更新していく必要があり、少し負担はあるかもしれませんが医師として総合的に成長できる環境にあると思います。当直や待機当番は上級医の先生も平等にこなしていただけるので、休日を自分の時間にあてることも可能ですし、セミナーや学会への参加もさせていただきやすい環境です。座学も実技も高いレベルで学ぶことが出来る、そういう環境で研修をさせていただいていますことを、安田部長をはじめ上級医のスタッフの先生方に感謝の気持ちでいっぱいです。
専攻医D
私は平成27年10月に赴任をしてまいりました。当院での専門研修はまだ5か月程度と短いですが、当院での研修の特徴を2点ほど書かせていただきたいと思います。
まず一つ目は様々な外傷に触れることができる点です。当院は救急診療に重点を置いているためさまざまな外傷症例を担当することになります。これまで勤務してきた病院で一通りの外傷は経験したつもりでしたが、経験したことのない症例や治療に難渋する症例が多くありました。
二つ目としては様々な専門分野について学べる点です。神戸市を始め周辺地域から様々な症例が紹介されてきます。例えばこの5か月の研修でTHAを15例ほどの執刀経験をさせていただきました。その中には、CDHやChiari術後などの一筋縄ではいかない症例が多く、今後に生かすことのできる治療経験を積むことができています。
なお、これらを可能とするのは各分野のエキスパートが揃っており、指導、バックアップをして下さるからです。このような環境で専門研修ができることは素晴らしいことだと思っております。以上、簡単ではありますが当院での専門研修の特徴について書かせていただきました。
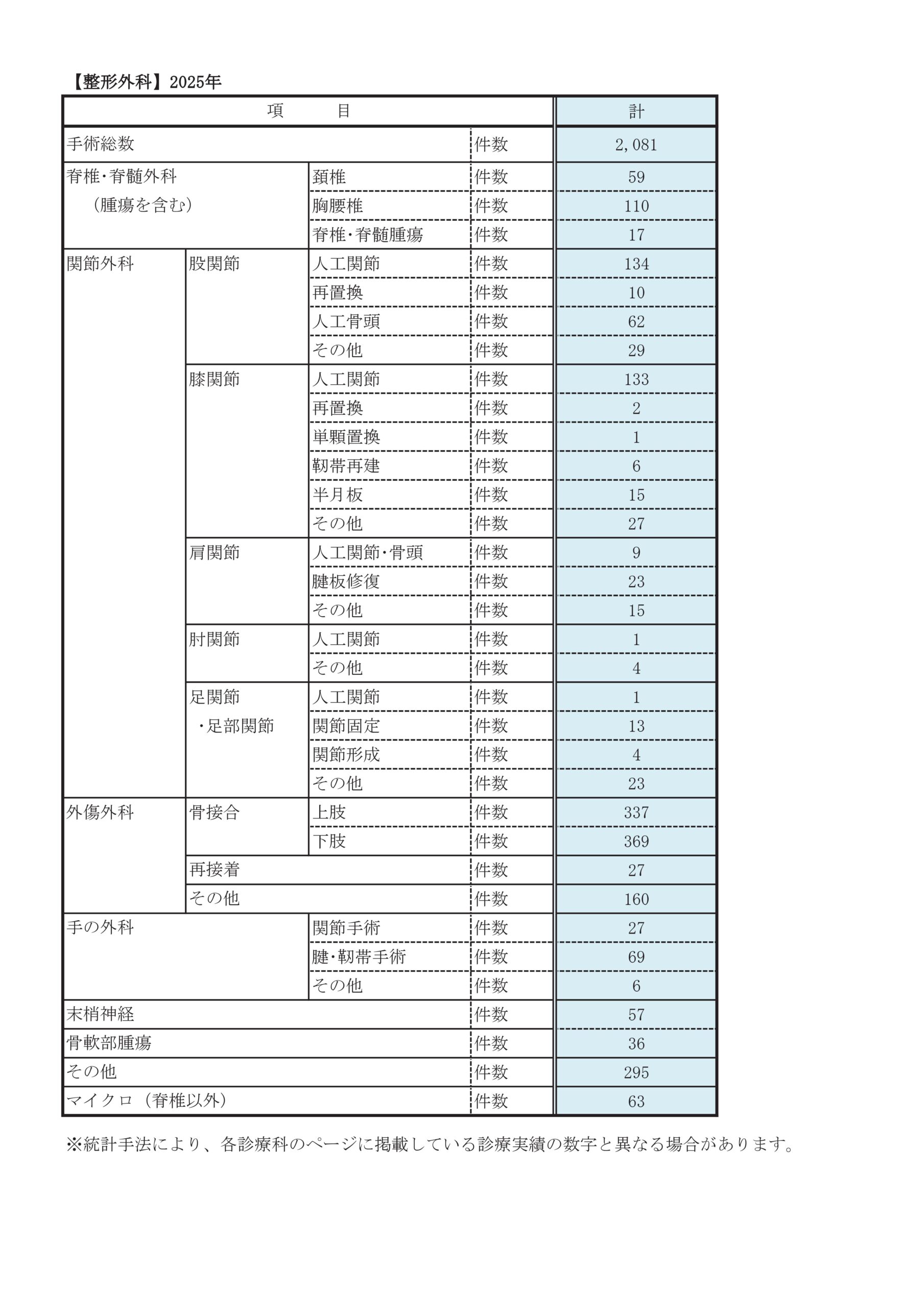
診療実績
診療科別統計
| 2014年 | 2015年 | 2016年 | 2017年 | 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | 2025年 | |||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 脊椎・脊髄外科(腫瘍を含む) | 頚椎 | 59 | 61 | 63 | 69 | 67 | 73 | 48 | 57 | 64 | 63 | 56 | 59 | |
| 胸腰椎 | 86 | 127 | 102 | 127 | 144 | 164 | 110 | 149 | 150 | 154 | 150 | 110 | ||
| 脊椎・脊髄腫瘍 | 7 | 0 | 9 | 8 | 8 | 12 | 9 | 8 | 23 | 17 | 20 | 17 | ||
| 関節外科 | 股関節 | 人工関節 | 85 | 70 | 102 | 94 | 104 | 129 | 90 | 86 | 93 | 111 | 113 | 134 |
| 再置換 | 15 | 15 | 14 | 16 | 14 | 20 | 12 | 11 | 19 | 12 | 11 | 10 | ||
| 人工骨頭 | 38 | 48 | 42 | 41 | 49 | 41 | 28 | 33 | 49 | 52 | 52 | 62 | ||
| その他 | 22 | 18 | 27 | 38 | 25 | 27 | 15 | 29 | 24 | 30 | 32 | 29 | ||
| 膝関節 | 人工関節 | 79 | 81 | 83 | 78 | 75 | 75 | 54 | 40 | 51 | 82 | 93 | 133 | |
| 再置換 | 3 | 0 | 4 | 2 | 3 | 1 | 4 | 2 | 3 | 3 | 4 | 2 | ||
| 単顆置換 | 0 | 3 | 0 | 0 | 5 | 16 | 11 | 4 | 3 | 0 | 1 | 1 | ||
| 靭帯再建 | 3 | 4 | 7 | 5 | 5 | 6 | 2 | 6 | 7 | 7 | 11 | 6 | ||
| 半月板 | 14 | 8 | 22 | 33 | 16 | 17 | 7 | 6 | 8 | 6 | 14 | 15 | ||
| その他 | 18 | 24 | 44 | 22 | 31 | 27 | 33 | 30 | 20 | 22 | 34 | 27 | ||
| 肩関節 | 人工関節・骨頭 | 2 | 4 | 9 | 8 | 9 | 5 | 12 | 7 | 9 | 11 | 10 | 9 | |
| 腱板修復 | 1 | 7 | 10 | 14 | 20 | 18 | 14 | 23 | 24 | 38 | 23 | 23 | ||
| その他 | 7 | 6 | 7 | 6 | 6 | 14 | 14 | 20 | 14 | 20 | 22 | 15 | ||
| 肘関節 | 人工関節 | 1 | 2 | 6 | 1 | 5 | 0 | 2 | 2 | 1 | 1 | 1 | 1 | |
| その他 | 2 | 4 | 4 | 4 | 6 | 11 | 7 | 11 | 7 | 15 | 14 | 4 | ||
| 足関節・足部関節 | 人工関節 | 0 | 0 | 0 | 0 | 1 | 0 | 2 | 0 | 0 | 2 | 5 | 1 | |
| 関節固定 | 1 | 2 | 2 | 6 | 4 | 5 | 1 | 1 | 2 | 6 | 9 | 13 | ||
| 関節形成 | 3 | 2 | 2 | 5 | 1 | 3 | 4 | 4 | 5 | 7 | 14 | 4 | ||
| その他 | 4 | 6 | 4 | 5 | 10 | 8 | 17 | 12 | 19 | 16 | 23 | 23 | ||
| 外傷外科 | 骨接合 | 上肢 | 210 | 211 | 237 | 253 | 279 | 289 | 183 | 244 | 283 | 287 | 333 | 337 |
| 下肢 | 196 | 211 | 250 | 239 | 255 | 272 | 176 | 255 | 324 | 303 | 406 | 369 | ||
| 再接着 | 33 | 25 | 26 | 35 | 23 | 30 | 20 | 27 | 28 | 23 | 30 | 27 | ||
| その他 | 105 | 110 | 88 | 292 | 249 | 121 | 81 | 70 | 79 | 89 | 89 | 160 | ||
| 手の外科 | 関節手術 | 16 | 16 | 18 | 24 | 17 | 20 | 17 | 27 | 38 | 29 | 27 | 27 | |
| 腱・靭帯手術 | 58 | 48 | 56 | 55 | 60 | 71 | 47 | 53 | 57 | 51 | 90 | 69 | ||
| その他 | 8 | 21 | 14 | 12 | 5 | 6 | 7 | 12 | 4 | 9 | 13 | 6 | ||
| 末梢神経 | 37 | 53 | 45 | 49 | 46 | 66 | 56 | 37 | 46 | 49 | 35 | 57 | ||
| 骨軟部腫瘍 | 31 | 49 | 46 | 35 | 31 | 37 | 32 | 30 | 23 | 33 | 30 | 36 | ||
| その他 | 187 | 198 | 223 | 56 | 29 | 235 | 158 | 162 | 237 | 323 | 279 | 295 | ||
| マイクロ(脊椎以外) | 48 | 57 | 57 | 67 | 48 | 49 | 38 | 40 | 59 | 36 | 44 | 63 | ||
| 手術総数 | 1331 | 1434 | 1566 | 1632 | 1602 | 1819 | 1273 | 1458 | 1714 | 1871 | 2044 | 2081 | ||
整形外科専門センター開設のご案内
2026年4月より、当院整形外科では診療体制の一層の充実を図るため、人工関節センター、外傷センター、脊椎センターを開設しました。各領域における専門性を集約し、急性期医療から機能再建、変性疾患の診療、リハビリテーションに至るまで、高度で質の高い診療を提供してまいります。
人工関節センター (担当医:安田、太田、竹内)
Joint Replacement Center
上肢(肩関節・肘関節・手指関節) 担当医:竹内 主な治療法:上肢外科手術、関節リウマチ手術
下肢(股関節・膝関節・足関節) 担当医:安田、太田 主な治療法:股関節手術、膝関節手術
当センターでは患者さんの状態に応じた治療選択を行い、股関節、膝関節、肩関節、肘関節、手指関節などを対象に、変形性関節症、関節リウマチ、大腿骨頭壊死、外傷後関節症などに対する人工関節治療を専門的に行います。各関節の病態や機能障害を的確に評価し、術前計画から手術、術後リハビリテーションに至るまで一貫した診療体制のもと、関節機能の回復と生活の質の向上を目指します。
外傷センター (担当医:塚本、山下、本城)
Orthopaedic Trauma and Reconstruction Center
上肢外傷・マイクロサージャリー 担当医:塚本
四肢・骨盤外傷、重度外傷 担当医:山下、本城
当センターは、救急救命センターを有する基幹病院の整形外科部門として、四肢・骨盤外傷に対する高度急性期医療と再建医療を担っています。高エネルギー外傷、多発外傷、開放骨折、骨盤骨折などの重度外傷を含む幅広い症例に対応し、迅速かつ的確な診断・治療を行っています。さらに、急性期治療にとどまらず、偽関節、変形治癒、骨欠損、重度軟部組織損傷に対する再建医療まで一貫した専門診療を行い、患肢機能の温存・再建と早期の社会復帰を見据えた質の高い医療を提供します。
外傷センター 詳細はこちら脊椎センター (担当医:大西、久保田)
Spine Center
主な治療法:脊椎手術
頚椎・胸椎・腰椎疾患ならびに脊髄障害に対し、専門的かつ総合的な診療を行います。脊椎変性疾患、脊椎外傷、脊椎感染症、脊椎・脊髄腫瘍など幅広い病態に対応し、的確な診断のもと、保存療法から手術療法まで適切な治療を提供いたします。
主な疾患・治療法
股関節手術
変形性股関節症、大腿骨頭壊死症、臼蓋形成不全症、股関節唇損傷などに対して、手術を行っております。
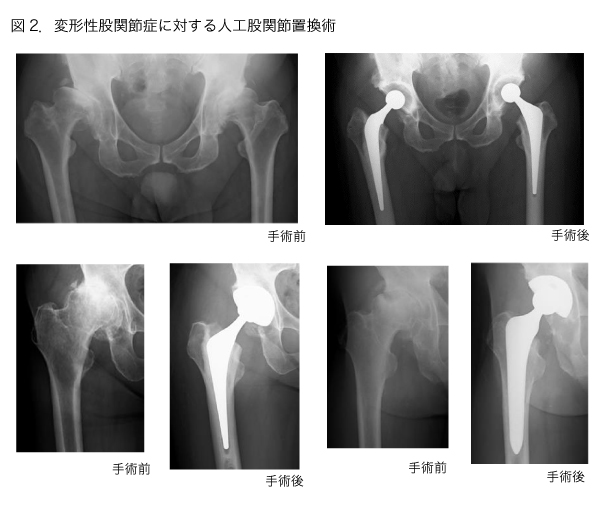
変形性股関節症、大腿骨頭壊死症に対する人工股関節置換術により、股関節の痛みを軽減することで、より自由な活動や運動が可能となります。また、足の長さに左右差がある場合左右の長さをほぼ揃えることができるので膝や腰の負担を減らすことができ、歩容(歩きぶり)もかなり改善されます。手術後は水泳やウォーキングはもちろん、ゴルフ、サイクリング、軽登山、テニスなどを楽しんでいる方もおられます。ただし、合併症として、術後の感染、脱臼があげられます。いずれもその発生率は1%程度ですが、その予防と対策に細心の気配りをしております。
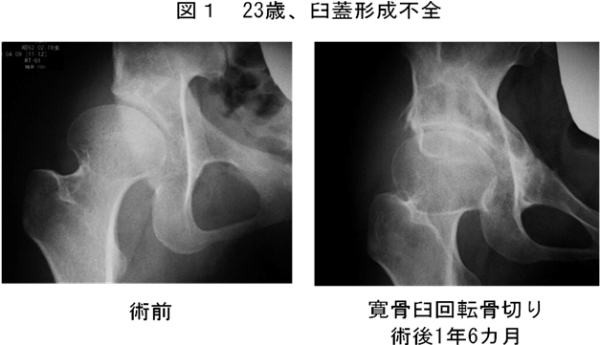
臼蓋形成不全症に対して臼蓋形成術や寛骨臼回転骨切り術、大腿骨頭壊死症に対しては大腿骨頭回転骨切り術、股関節唇損傷に対しては股関節鏡手術も行っており、いずれも良い成績を上げております。
変形性股関節症
自分の骨を利用する手術
関節軟骨は自己修復能力が乏しいために、関節軟骨が変性しないで残存している場合と変性して磨耗している場合によって手術方法が異なってきます。関節軟骨が残っている場合には臼蓋形成術や寛骨臼回転骨切り術など自分の骨・関節を残す手術が主体となってきます。25歳までの若い人はそれ以上の年齢と比較して臼蓋形成術(棚形成術)において良い長期成績が得られることがわかりました。若年者では臼蓋形成術により股関節の適合が良くなります。しかし、軟骨の摩耗がある程度進んだ場合には行いません。25歳未満で関節軟骨が変性していない人に臼蓋形成術の適応があると考えています。一方、軟骨の変性が始まりかけた方でも、股関節を外に開くと関節適合性が改善する50歳頃までの人には寛骨臼回転骨切り術の適応があると考えています(図1)。いずれも入院期間は1-1ヶ月半で、軽作業復帰までは骨癒合が得られる術後3カ月程度は必要です。
人工股関節置換術
軟骨の変性が進んで磨耗してしまい股関節の動きが悪い場合や足の長さが短縮している場合には、人工股関節に置き換える手術が適応となります。入院期間は約2週間です。手術後リハビリを継続して行います。各人の生活環境や術前の状態にもよりますが、およそ1~2ヶ月で日常生活を送ることができるようになります。20代の方でも人工股関節置換術以外に機能を改善させる方法がない場合、80歳以上の人でも重篤な合併症がない場合には手術が可能で、厳密な年齢制限はありません。全診療科において優秀なスタッフがそろっていますので、様々な合併症を持っておられる方でも安心して手術を受けていただける体制を整えております。また、手術後に出血した血液を回収して患者さんに戻すことにより、手術前に自分の血液を貯血する必要もありません。手術は全身麻酔と持続硬膜外麻酔の併用で手術後2日間はほとんど痛みを感じないで過ごすことができます。リハビリテーションを担当する優秀な理学療法士が多く在籍するのも当施設の特徴です。手術翌日から立位・歩行訓練が始まります。基本的に土日も当番の理学療法士がリハビリを担当します。約2週間で杖歩行が可能となり、自宅に帰られる方もいますし、転院してリハビリを続けられる方もいます。お一人暮らしや日常生活の適応に時間がかかりそうな場合は、術前から連携病院に転院の予約を行います。
お一人お一人の股関節の状態に応じて、使用する人工関節を決定しております。
私たちは日本人工関節学会の人工関節登録制度に協力しています。人工関節の術後も定期的に再診していただき、経過を観察させていただきます。
人工股関節再置換術(入れ替え手術)
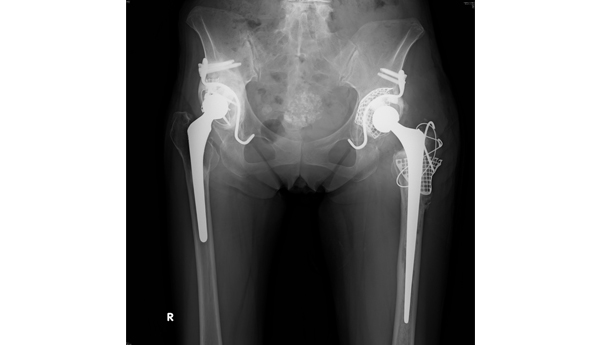
人工関節と骨との結合部が緩んで、入れ替え手術が必要となるのは手術後20年で約20%です。最初の人工関節の手術とほとんど変わらない2週間の入院なので、患者さんへの負担は以前と比較しずいぶん軽減したと言えるでしょう。しかしながら再置換術は決して簡単な手術であるとは言えません。初回手術よりも患者さんの年齢が上がり、心肺機能悪化や様々な全身合併症が懸念されるほかに、骨脆弱性や骨欠損、筋肉の萎縮、初回手術からの瘢痕形成、解剖構造の変化などさまざまな困難・問題を解決しなければなりません。特に骨欠損により固定性が不十分になりやすいことは大きな問題です。私たちは骨欠損に対する同種骨移植に備えて院内にマイナス80℃の骨バンクを完備しています(図3)。人工関節センターと称する病院でも骨バンクがない施設もありますが、私たちが行う再置換術は多くの場合で骨バンクから同種骨移植を行います(図4)。たとえ患者さんがご高齢であっても当院は総合病院ですので集中治療室に専門の集中治療医が常在しており、かつ循環器・呼吸器など他科と連携してハイリスクの患者さんも受け入れることができます。再手術により元の生活に復帰することができますので、人工関節が緩んだら車椅子ということは絶対にありません。
膝関節手術
膝関節については、変形性膝関節症・関節リウマチなどによる膝関節機能障害、スポーツ外傷などによる半月板損傷・前十字靱帯損傷等に対して、治療を行っております。
日本が高齢化社会に移行してきたのに伴いまして、変形性膝関節症で困っておられる患者さんは年々増加しています。変形性膝関節症、関節リウマチ、膝関節内骨壊死において、関節注射など薬物療法を行っても疼痛が悪化し、日常生活動作が困難になった場合には、人工膝関節置換術(TKA)、単顆型人工関節置換術(UKA)、高位脛骨骨切り術(HTO)などの手術を行います。
変形性膝関節症
膝関節の大腿骨、脛骨、膝蓋骨の表面を覆っている滑らかで弾力に富んだ関節軟骨に、加齢、肥満、外傷などをきっかけにして変性が起こり、少しずつ軟骨がすり減っていくことが原因で変形性膝関節症になります。膝を曲げたり伸ばしたりした時、歩いた時、階段の昇り降りの時に、痛みが生じ、膝の曲げ伸ばしがしづらくなってきます。次第に膝関節の機能が低下して日常生活動作が困難になり、関節が変形してきます。また、症状がひどい時には、関節内に水がたまることもあります。また、関節リウマチでも膝関節の軟骨、骨が炎症でこわされて、痛み、変形、機能障害が起こり、日常生活動作に支障が出ます。
人工膝関節置換術
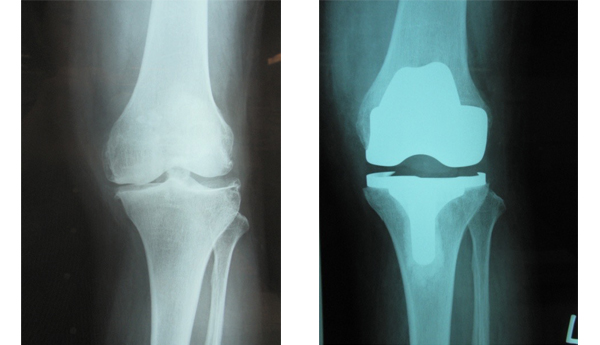
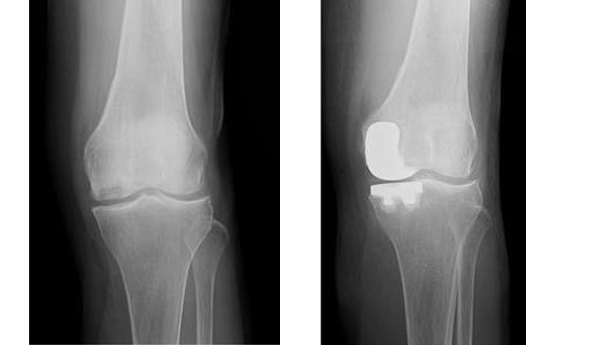
変形性膝関節症に対しては、大腿四頭筋訓練などの運動療法、湿布や塗り薬等の外用剤、消炎鎮痛剤の内服や、ヒアルロン酸の関節内注射などの、保存的な手術をしない治療を先ず行います。それでも膝関節機能障害が改善しない場合、人工膝関節置換術(TKA)を行います。関節リウマチによる機能障害が大きい場合にも、TKAを行います。TKAとは、関節のこわれてしまった部分を取りのぞき、人工の関節に置きかえる手術です。関節の痛みの原因となるものをすべて取りのぞくので、痛みをとる効果が大きい非常に優れた手術です。また、TKAにより、変形(O脚やX脚)が矯正されて、まっすぐな膝になります(図1、2)。ただ、TKAを受けていただいても、正座ができるほど膝を曲げることは困難ですが、正座以外の日常生活に問題はありません。ウォーキングやスイミング、平地の自転車走行等、軽い運動は可能です。ランニングやサッカー等の激しいスポーツはできません。
人工膝関節は、チタン合金、高分子ポリエチレン等の素材でできています。手術後、MRI検査に支障をきたすことはありません。一度手術を行えば、ほとんどの場合、一生、人工膝関節を入れ替える必要はありません。
入院期間は約2週間です。手術後リハビリを継続して行います。2~3ヶ月で普通に日常生活を送ることができるようになります。80歳以上でも重篤な合併症がなければ手術は可能で、厳密な年齢制限はありません。全診療科において優秀なスタッフがそろっていますので、様々な合併症を持っておられる方でも手術を受けていただける体制を整えております。また、手術中に止血剤を使うため、輸血をする可能性は3パーセント未満です。手術は全身麻酔とブロック注射の併用で手術後2日間はあまり痛みを感じないで過ごすことができます。手術は2~3時間程度で済み、手術翌日から歩行訓練が始まって、手術後3日目に車いすで自らトイレに行くことができるようになります。2週間で杖歩行が可能となります。手術後2週間でリハビリ目的のためリハビリ病院に転院になります。リハビリ病院で約1月のリハビリ治療(歩行訓練、下肢筋力訓練、膝可動域訓練)を行い退院となります。
高位脛骨骨切術(HTO)
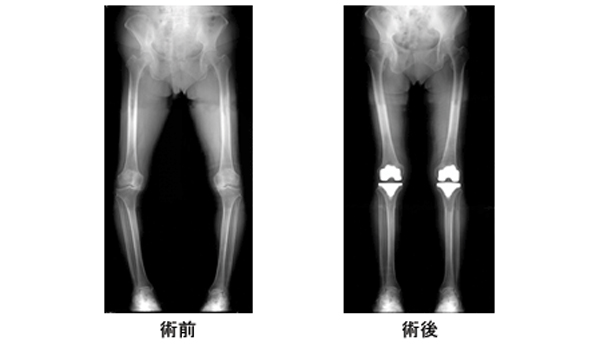
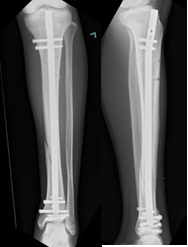
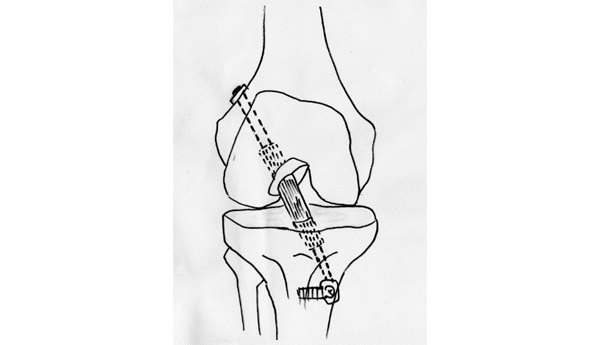
年齢の比較的若い方でO脚変形がある人や膝関節内骨壊死の方、活動的な方やスポーツや重作業をする人は、高位脛骨骨切り術をすすめます。TKAと異なり、術後に重作業やスポーツが可能です。O脚のために膝関節内側にかかる負担を、脛骨を骨切りすることによってO脚を矯正して内側の負担を減少する手術です。脛骨近位の内側をくさび型に開くように骨切りし、そこに人工骨を移植しチタン合金のプレートとネジで固定します。脛骨の骨切りによって、O脚を正常なX脚に矯正します。術後翌日より車いす移動は可能です。術後2週間ほどで全荷重歩行が開始となり、約3週間でステッキ歩行にて退院となります。ハイキングやゴルフなど軽い運動3~4か月、重作業やランニング等のスポーツの完全復帰は、9~12か月後より可能です。固定金具は術後約1年で抜去します(図3)。
単顆型人工膝関節置換術(UKA)
半月板損傷
半月板は大腿骨と脛骨の間にある線維性組織で、内側半月板はC状、外側半月板は半環形状をしています。膝関節の荷重の分散、支持安定機能、関節運動に関わっています。半月板損傷は、スポーツを含めて身体活動が盛んな10歳代後半から20歳代によく起こります。サッカーやバスケットボールなどでバランスをくずした動作のときに半月板が損傷されることが多いです。40才以降では、特に外傷がなくても、加齢による半月板の変性があると断裂をきたすこともあります。
半月板は、レントゲン写真には写りません。そのため、半月板損傷の診断をつけるためには、MRI検査が必要になります。MRI検査は、体に害はなく、痛みも伴いません。MRI検査で半月板や靭帯の状態を知ることが出来ます。
半月板損傷に対しては、まずは、鎮痛薬、外用剤、関節内注射等で経過をみます。それでも疼痛が改善しない場合や、MRIで断裂の顕著な場合は、関節鏡手術を行います。カメラを関節に入れて手術を行いますので、傷は小さくてすみます。半月板損傷は、断裂のタイプによって、縫合できない場合は切除術、縫合が可能な場合は縫合術を行います。
手術は、腰椎麻酔(下半身麻酔)で行います。切除術を行った場合は、入院は2~4日程度で、翌日より歩行が可能で、重作業復帰は、2~3カ月程度です。縫合術を行った場合は、入院は、1~2週間程度で3~4週間ほどのギプス固定が必要で、重作業復帰までには、4~6カ月程度です。
前十字靭帯損傷
膝のスポーツ外傷の中で頻度の高いものが、前十字靭帯損傷です。スポーツ中のジャンプの着地や踏み切り、急停止、急な方向転換などで起こります。また、ラグビー、柔道などコンタクトスポーツで、相手と接触して膝を捻ったときに発生することもあります。
前十字靱帯損傷の診断は、問診、診察所見、MRI検査で行います。
脊椎手術
脊椎の疾患は多岐にわたり、近年の脊椎外科手術の進歩とともに実際の治療法においても様々な選択肢があります。当院では正確な診断を行い、それに対する適切な治療法を選択することに重点をおいています。治療の原則は保存的治療であり、手足の運動障害や著しい疼痛などがない場合は、外来で薬物療法、神経ブロック治療、リハビリ治療などを行います(当院では外来リハビリが困難ですので適切な施設で行っていただきます)。しかし手術でなければ解決できない症状の場合には、手術治療を考慮することになります。
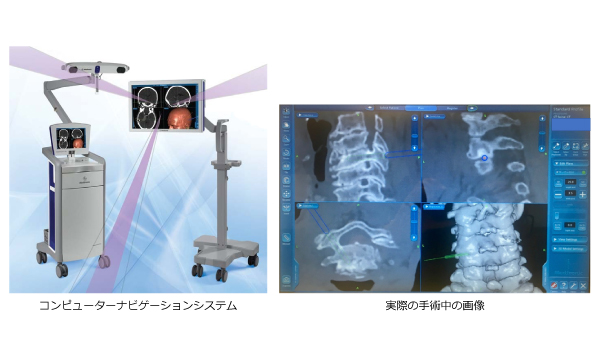
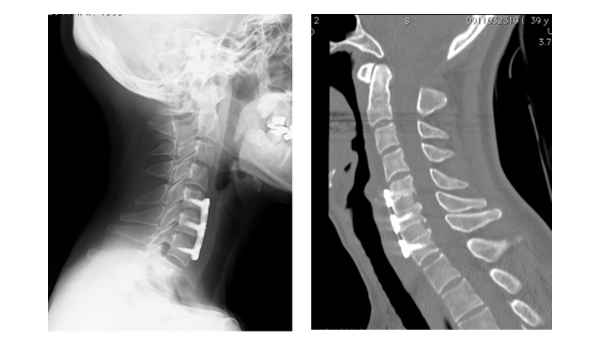
当院で行っている脊椎の手術は、加齢やリウマチなどの変性疾患に対する手術と、転落や交通事故など外傷に対する手術があります。癌の脊椎転移に関しても、早期の社会復帰や麻痺や痛みなどの症状緩和目的に手術治療を行っております。最適かつ安全な治療を行うために、当院ではコンピューターナビゲーションシステムを導入しており、頚椎インストゥルメンテーション手術や高度な脊柱変形症例においても正確なインプラントの設置が可能となっています(図1)。また高齢化社会とともに様々な合併症を持っている患者さんが増加しておりますが、当院では頚椎の手術や合併症の多い患者さんの手術の際は術後集中治療室で管理しており、安心して手術を受けていただくことが可能です。
当院では髄内腫瘍を除くほとんどの脊椎疾患を治療しておりますが、代表的な疾患は以下の通りです。
頚椎
頚椎症性脊髄症、頚椎椎間板ヘルニア、頚椎症性神経根症、後縦靭帯骨化症、環軸椎亜脱臼(関節リウマチ)
胸腰椎
腰部脊柱管狭窄症、腰椎すべり症、腰椎分離症、変性側弯症、椎間板ヘルニア、後縦靭帯骨化症、黄色靭帯骨化症、成人脊柱変形
その他
脊髄腫瘍(髄内腫瘍を除く)、脊椎腫瘍、転移性脊椎腫瘍、脊椎圧迫骨折、外傷による骨折・脱臼・脊髄損傷
腰部脊柱管狭窄症
診断には、CT、MRI, 脊髄造影や特定の神経を麻痺させる神経根ブロックなどがあります。また診断が難しい椎間孔狭窄や椎間孔外狭窄に対しては、3次元MRIや神経根ブロック、造影CTなどで正確な診断を行なっています。
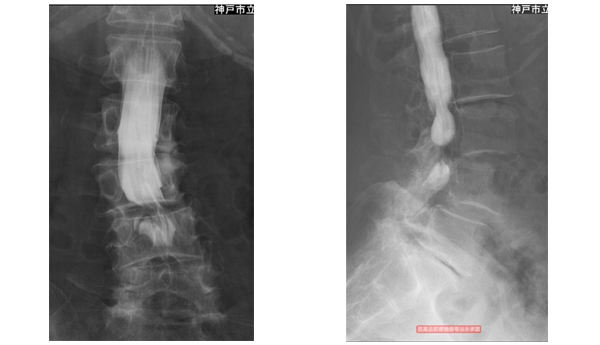
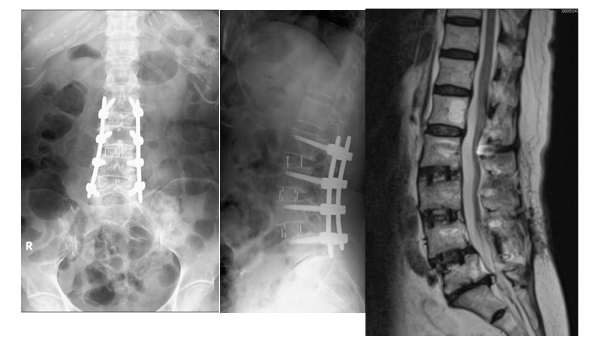
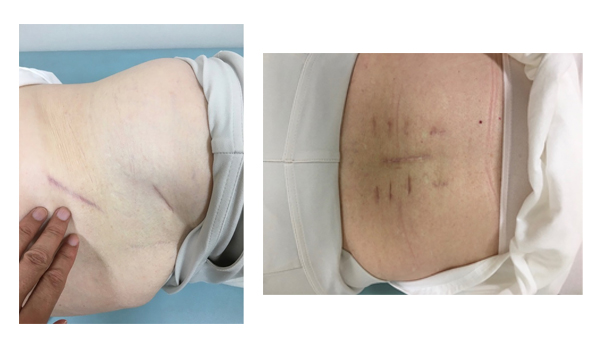
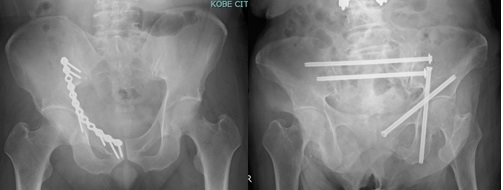
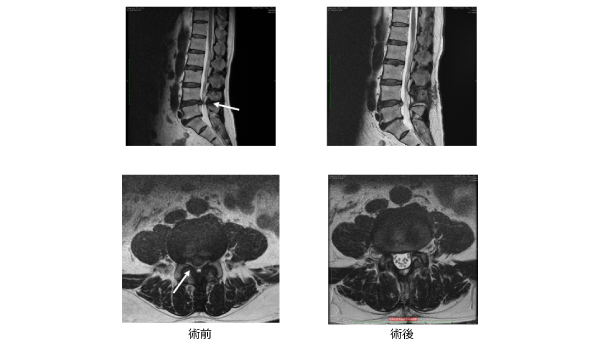
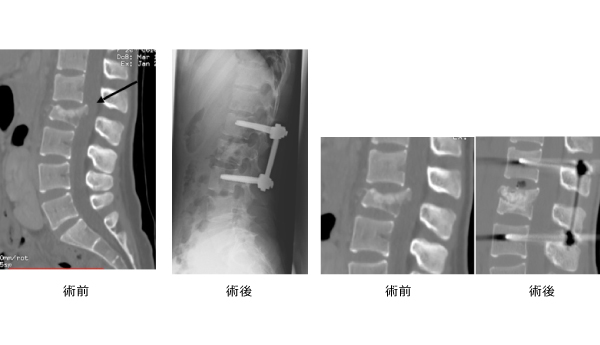
保存的治療としては内服治療や、神経ブロック療法を行います。保存的治療を行なっても症状の改善が得られない場合には、手術が必要となる事があります。通常の脊柱管狭窄症のみの場合には、低侵襲手術である棘突起縦割法を用い、腰の筋肉のダメージを最小限に抑えるアプローチで顕微鏡下に行っています。皮膚切開は約4cmと小さく、通常翌日より歩行可能となります(図2)。 腰の骨にずれがある場合(腰椎すべり症)や、側弯を伴う場合、また椎間孔狭窄が疑われる場合には、脊椎の固定術を追加する場合があります。金属のインプラントを用い固定しますが、症例によっては経皮的椎弓根スクリューを用いることで低侵襲化を図っています(図3)
OLIF(オーリフ):日本で普及しつつある低侵襲腰椎固定術で、側腹部から約5cmの皮膚切開で椎体間にケージを入れる手術を行なっています。変性側弯や脊柱のアライメント異常の矯正などに有効です(図3)。
腰椎椎間板ヘルニア
内服治療や神経ブロック治療で大体の症例は症状が改善します。筋力低下や著しい疼痛がある場合、早期の社会復帰が必要な場合には、手術療法が選択されます。約3−4cmの皮膚切開を用い、顕微鏡下ヘルニア摘出術を行っています。
頚椎症性脊髄症
頚椎(くび)で脊髄が圧迫されて起こる症状です。細かい手の動きができなくなり、歩行がしづらくなるなどの症状が出ます。
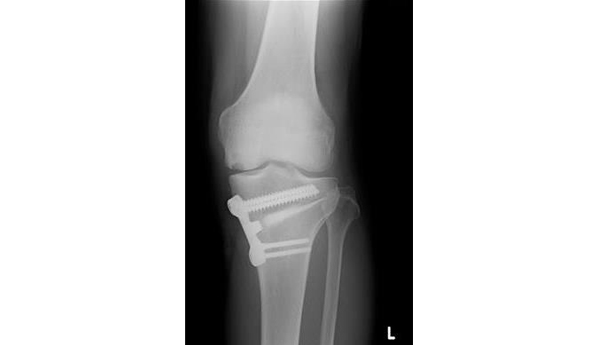
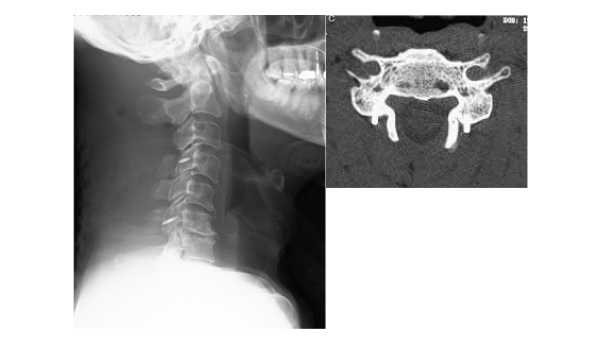
当院では症状、病態などによって手術法を選択しています。半数以上の方では頚の後方から神経の圧迫を取り除く椎弓形成術を行っています。椎弓を左右に開く両開き式を採用しています。術後早期よりカラー装着下で歩行可能となります。また脊髄の圧迫要素が前方にある場合には頚椎前方除圧固定術を行います(図4)。
頚椎周辺には脊髄だけでなく椎骨動脈などの大きな血管もあるため、細心の注意が必要となります。当院では必要に応じて術前に造影CTで血管評価を行い、術中はコンピューターナビゲーションシステムを用いて安全かつ正確な手術を行なっています。
頸椎の術後は集中治療室での全身管理が行われ、問題が無い事を確認した後に病棟へ帰るようにしています。
環軸椎亜脱臼・不安定症
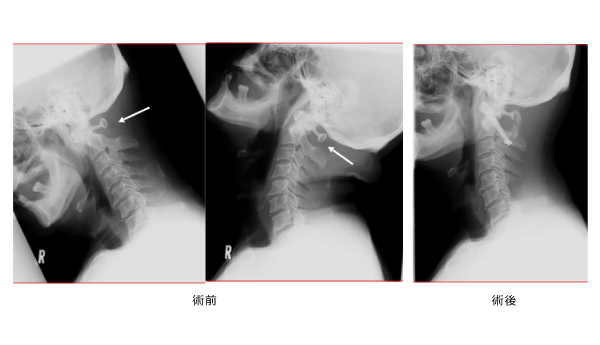
外傷に対する手術
転移性脊椎腫瘍に対する手術
癌などの悪性腫瘍が脊椎に転移することで、脊髄が圧迫されて麻痺が出現します。生命予後が長く、麻痺の進行が軽微である場合には脊髄の圧迫を解除し、固定する事で麻痺が改善される事が多いです。また、転移巣が単発である場合には、根知的治療を目的として腫瘍切除術を行うこともあります。
最小侵襲脊椎安定術(Minimally Invasive spine Stabilization : MISt)
脊椎の手術ではできる限り低侵襲な手術を目指し、早期の社会復帰、出血量の減少、術後疼痛の軽減を図るようにしています。当院ではMISt手術を通常の脊椎手術だけでなく、転移性脊椎腫瘍や脊椎外傷の手術にも応用しています。従来の切開手術に比べ、術中・術後の出血量が少ないことが証明されております。身体に対する負担が少ないために術後早期リハビリが可能です。
上肢外科手術
パソコンや携帯電話の発達した現代において手は日常生活に不可欠なものであり、手の機能が障害されれば、人間としての生活は大きく制限されることになります。また手は肩や肘関節の動きと連動して初めて役に立つため、手外科の診療において上肢全体の障害や疾患に対してバランスよく治療していくことが大切です。
手は、骨、軟骨、靱帯、腱、神経、血管、皮膚などの様々な組織が密集する解剖学的な構造のため、包丁で切ったといった一見単純に見える外傷でも近接する組織にまで損傷が及んでいることがあり、治療に際して専門的な知識とマイクロサージャリーなどの技術を要することも少なくありません。また肩や肘の診療において低侵襲でより正確な診断に基づいた治療を行うために、内視鏡技術はより大切になってきています。当院の上肢外科は一般手外科部門、マイクロ再建部門、肩肘スポーツ部門の3つを大きな柱と考え、統合的な治療を目指しています。当科で扱っている代表的な上肢外科疾患を紹介します。
手根管症候群
手関節掌側にある手根管という空間で正中神経が圧迫を受けることによって、指先にしびれを自覚するようになります。典型例では、夜間にしびれが強く目が覚めることが多くなり、進行すると母指の付け根の筋肉が痩せて細かい動作が困難になります。
治療としては、夜間装具など保存的治療をまず行いますが、効果がない場合や進行する場合は手根管での圧迫を取り除く手術(手根管開放術)を行います。
手術には直視下開放術と4 mm径の関節鏡を用いた鏡視下開放術の2通りがあり、患者様の希望により手術方法を決定しております。傷が比較的小さく術後の疼痛が少ないため、鏡視下治療を行う場合が多くなります(図1)。どちらの方法でも、局所麻酔で手術時間は10分から20分ほどですので、日帰り手術で受けていただくことが可能です。
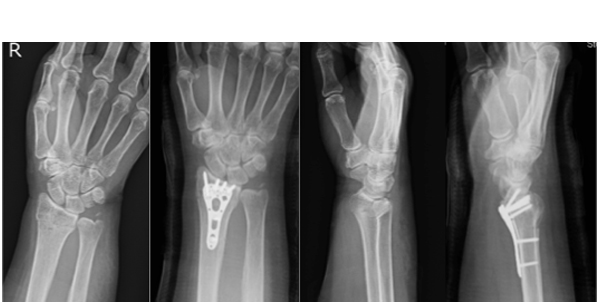
橈骨遠位骨折
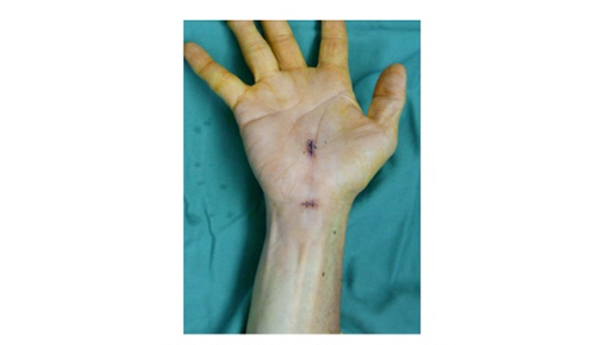
橈骨とは前腕(肘関節と手関節の間)にある2本の骨のうち親指側にある骨で、転倒し手をついた際手関節の近くで骨折を起こすこと多く、特に女性高齢者の骨粗鬆症の方に多い骨折です。骨折部の大きな転位を残すと、手関節の疼痛の原因となるばかりでなく、前腕の回内外制限など手関節以外の部位の機能障害の原因にもなり、また、外観上(見た目)も変形を残すことになります。治療法として、転位が少なければギプスなどによる固定を行いますが、大きな転位がある場合や、徒手整復しても不安定な骨折の場合は手術が必要です。近年健康寿命の意識の高まりにより高齢の患者様でも可能な限り本来の手関節の動きを損なわないように手術治療を選択することが多くなっています。手術は主に掌側ロッキングプレートを用いた内固定を行っています。近年開発されたロッキングプレートとはプレートとスクリューが一体となる構造により固定力が強く早期の社会復帰が可能となります(図2)。手術は伝達麻酔で(腕の付け根に注射する、手術を受ける上肢だけの麻酔)、手術時間は1時間程度です。1泊2日の入院で受けていただくことが可能で、皮膚切開も6cm程度で済みます。できるだけ早く社会生活に復帰していただくために、手術室の都合がつく限り数日以内の手術を計画するように心がけています。
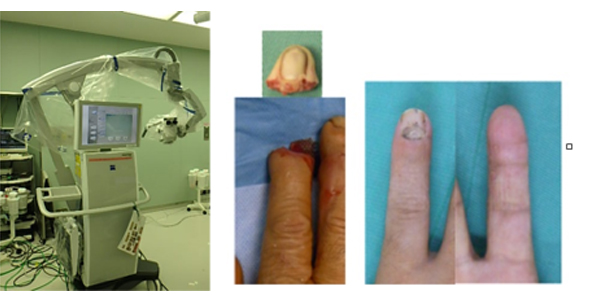
切断指・マイクロサージャリー
1965年日本国内で母指の完全切断に対する再接着に世界で初めて成功してから、日本のマイクロサージャリーと手外科の技術は、海外では高い評価を受けております。切断された指の血流回復のために手術は緊急性を要し、また骨、腱、神経、血管、皮膚の複合損傷のため、専門的な知識と技術を必要とします。当院における初回再接着手術は1972年に行っていまして、すでに半世紀近い歴史を有しています。切断指治療は手術用顕微鏡などの医療設備のみならず、救急部や手術室、麻酔科の協力が不可欠です。これまで診療体制の変遷により受け入れ不可能な時代もありましたが、24時間体制で救急医療を実践するという当院本来の理念のもと現在は毎年約30件の切断指再接着を行い、兵庫県下のみならず他県からの患者様も可能な限り受けいれています(図3)。切断指のみならず遊離組織移植や末梢神経障害など顕微鏡を用いたマイクロサージャリーを含めると年間90件程度行っています。
肩関節内視鏡治療
近年肩関節外科において診断精度と治療成績の向上のために、内視鏡治療は必要不可欠なものとなってきています。内視鏡治療を行う主な疾患として、肩腱板断裂、肩関節脱臼(関節唇損傷)が挙げられます。
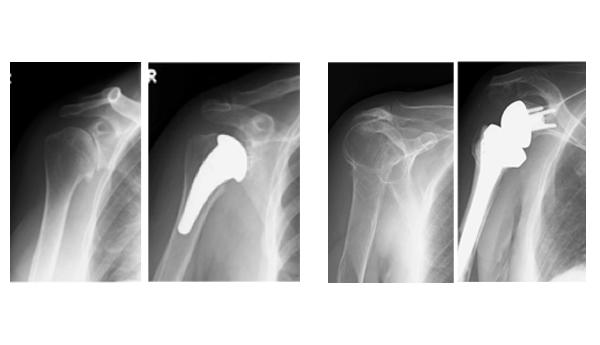
腱板断裂は肩関節の痛み、腕が上がらない等の症状をきたす疾患で、中年以降の方に多く発生します。腱板断裂が発生すると、肩の力が弱くなったり、洋服の着脱が困難になったり、痛みのために眠れなくなったりすることがあります。基本的にリハビリや注射など手術をしないで治癒を目指しますが、症状の程度や罹患期間に応じて手術を行うことがあります。術後固定リハビリを要しますが、三次元的に動きを必要とする肩関節の動きをなめらかにすることにより疼痛の改善を目指します。繰り返す肩関節脱臼に対する治療は、内視鏡による関節唇縫合術が標準となってきています。骨移植による前方制動術を行うこともありますが、可能な限り負担の少ない内視鏡治療で治療を行っています。
人工肩関節治療
これまでの人工肩関節は解剖学的な構造を維持していかに肩特有の3次元の立体運動を再現するかがテーマでしたが、2014年に反転型人工関節が本邦で認可され治療の変遷が起こっています。適応は再建がより困難な高齢者に限られますが、大きな腱板の断裂を伴う変形性肩関節症や骨接合が困難な粉砕した上腕骨骨折に対してまずまずの成績が出せるようになりました。当院では内視鏡治療優先でできるだけ関節を温存するように心がけていますが、最終手段として反転型人工関節置換も行っています(図4)。
関節リウマチ外科
関節リウマチにより関節が破壊されますと、疼痛、腫脹、機能障害が起こってきます。関節の機能を回復させるために、手術が必要となる場合があります。
股関節
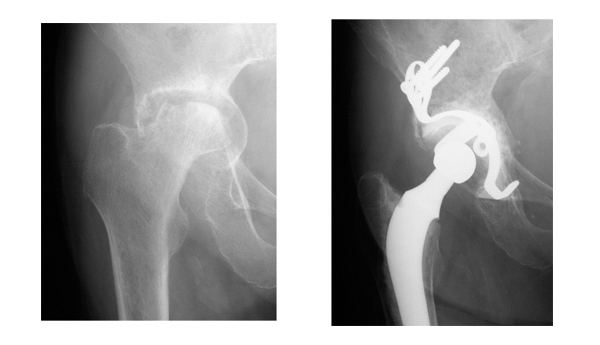
膝関節
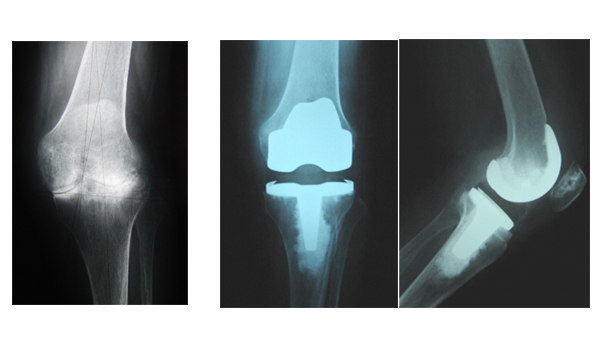
足関節
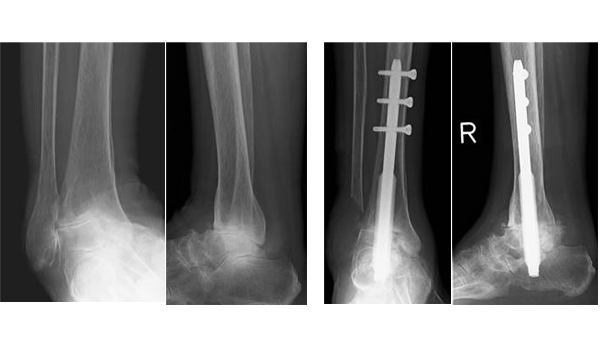
肘関節
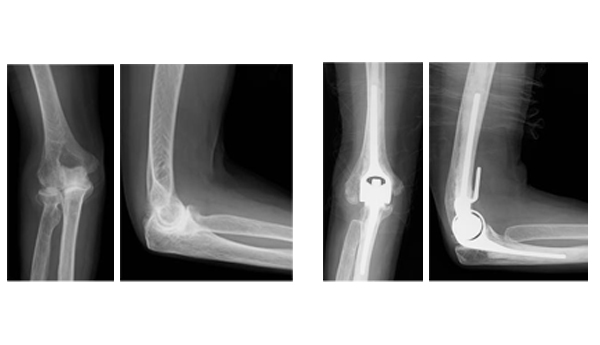
その他
手指、手関節、肩関節、足の手術も行っています。
外傷整形外科
神戸医療圏における”防ぎえた外傷死”、”防ぎえた外傷後機能障害”をなくすべく、重症外傷から一般的な四肢骨折まで24時間365日体制で対応します。
外傷センターの特色
- 神戸市立医療センター中央市民病院 外傷センターでは、三次救急医療機関として多発外傷や高エネルギー外傷に対し、救急科・麻酔科・集中治療部・各外科系診療科と密接に連携しながら、初期治療から最終的な機能再建まで一貫した整形外傷治療を行っています。
- 重症外傷治療だけではなく、近年の高齢化に伴い増加している脆弱性骨折や一般的な四肢骨折に対しても早期加療・リハビリテーションを行うことで患者の生命予後・機能再建に努めています。
- 手外科・マイクロサージャリー部門と連携して専門性の高い切断指・軟部組織欠損を伴う開放骨折に対する遊離組織移植なども積極的に行っています。
- 偽関節(骨癒合が得られていないこと)や変形治癒骨折などの難治性骨折に対しても京大関連病院から多数紹介をしてもらい専門的に治療を行っています。
外傷ホットラインの運用
当院では、神戸市消防・救急隊および地域医療機関から直接当院の医師が連絡を取って対応する外傷ホットラインを24時間体制で運用しています。外傷チームを早期に招集し、来院前から治療準備を開始することで、外傷患者に対してより迅速かつ安全で質の高い外傷医療の提供を実現しています。
診療体制
救急医と密に連携をとり、外傷初療段階から整形外科医が治療方針決定に関与し、患者の全身状態および損傷形態に応じて適切な治療選択を行います。
重症多発外傷に対しては救急科と共にコマンダーとなり、IVR、脳神経外科手術、腹部外科手術などと連携し、最適な治療戦略を提供します。
主な対象疾患
- 重症度や緊急性の高い外傷:多発外傷、骨盤輪寛骨臼骨折、開放骨折、脊髄損傷、切断指、コンパートメント症候群、主要血管損傷
- 準緊急性の高い手術:大腿骨頸部骨折、大腿骨転子部骨折、小児骨折
- 一般的な四肢骨折:肩関節周囲、肘関節周囲・手関節周囲の上肢骨折や膝関節周囲や足関節周囲の下肢骨折、手指骨折
- 偽関節や骨折後変形治癒などの難治性骨折
これら全ての疾患に対して専門性の高いスタッフが責任を持って治療を行います。
診療実績と症例の一部
診療実績はこちら- 骨盤輪・寛骨臼骨折
- 四肢開放骨折
- 切断指再接着
- 軟部組織再建術
整形外科専門研修について
整形外科を志す初期研修医の先生方へ
当院は外傷センターの他に人工関節センター・脊椎外科センターを併設しています。整形外科としてこの3つのセンターを軸に整形外科全般の診療を行っており、整形外科専門研修の基幹病院として神戸市立医療センター研修プログラムを提供しています。当院での整形外科専門研修をご希望の方は、『整形外科専門研修について』をご一読ください。また、『採用情報』のサイトから『専攻医プログラム・募集要項』も参照してください。
採用情報 専攻医募集ページはこちら専門性を磨きたい専攻医の先生方へ
当院は日本整形外傷学会が認定する短期集中骨折・外傷治療研修施設です。専攻医が終了し、より専門性の高い研修をご希望の方は『短期集中 骨折・外傷治療研修 受け入れ可能病院リスト 』を参照しご連絡ください。
学会発表・論文
学会発表・論文はこちら骨盤・寛骨臼骨折
開放骨折
臨床研究
特定臨床研究・令和5年度臨床研究助成
| 研究題目 | 人工膝関節置換術後における冷却療法装置改良機器の有用性と安全性の検証に関する研究 |
|---|---|
| 研究代表者 | 安田 義 |
特定臨床研究・令和2年度片上臨床研究助成
| 研究題目 | 3‐ヒドロキシ‐3‐メチルブチレートが変形性関節症高齢者における人工股関節置換術後、人口膝関節置換術後の機能回復に及ぼす効果に関する研究 |
|---|---|
| 研究代表者 | 安田 義 |
令和元年度片上臨床研究助成
| 研究題目 | 急速破壊型股関節症の関節破壊におけるStat3の関与の解明-抗Stat3薬剤の臨床応用に向けて |
|---|---|
| 研究代表者 | 安田 義 |
発表論文
- Yasuda T, Hara S, Yamashita S, Mitsuzawa S, Tsukamoto Y, Takeuchi H, Ota S, Onishi E. Activation of STAT3 (signal transducer and activator of transcription 3) in synovial tissues from the hip joint in the early stage of rapidly destructive coxopathy. Biomedical Research (Tokyo). 2022; 43(5): 173-180.
令和元年度兵庫県医師会勤務医医学研究助成
| 研究題目 | 股関節周囲筋、大腿周囲筋が人工膝関節置換術後、人工股関節置換術後の機能回復に与える影響に関する研究 |
|---|---|
| 研究代表者 | 安田 義 |
発表論文
- Yasuda T, Honda S, Matsunaga K, Hashimura T, Tsukamoto Y, Ota S, Fujita S, Onishi E. Association of preoperative muscle composition of the lower extremity with gait function after total knee arthroplasty. J Orthop Sci. 2023; 28(1): 188-194.
- Yasuda T, Ota S, Yamashita S, Tsukamoto Y, Onishi E. Association of preoperative variables of ipsilateral hip abductor muscles with gait function after total hip arthroplasty: a retrospective study. Arthroplasty 2022; 4: 23.
- Yasuda T, Ota S, Mitsuzawa S, Yamashita S, Tsukamoto Y, Takeuchi H, Onishi E. Preoperative Lower-limb Muscle Predictors for Gait Speed Improvement after Total Hip Arthroplasty for Patients with Osteoarthritis. J. Pers. Med. 2023; 13: 1279.
- Yasuda T, Ota S, Mitsuzawa S, Yamashita S, Tsukamoto Y, Takeuchi H, Onishi E. Comparison of hip abductor muscle composition and its age-related alterations between female patients with unilateral and bilateral osteoarthritis of the hip. Rheumato 2025; 5(2): 6.
平成30年股関節研究助成
| 研究題目 | 急速破壊型股関節症の早期診断方法の確立 |
|---|---|
| 研究代表者 | 安田 義 |
発表論文
- Yasuda T, Matsunaga K, Hashimura T, Tsukamoto Y, Sueyoshi T, Ota S, Fujita S, Onishi E. Bone turnover markers in the early stage of rapidly progressive osteoarthritis of the hip. European Journal of Rheumatology 2021; 8(2): 57-61.
- Yasuda T, Matsunaga K, Hashimura T, Tsukamoto Y, Sueyoshi T, Ota S, Fujita S, Onishi E. Characterization of rapidly progressive osteoarthritis of the hip in its early stage. European Journal of Rheumatology 2020 Jul;7(3):130-134. DOI: 10.5152/eurjrheum.2020.19159.
- Yasuda T, Matsunaga K, Hashimura T, Tsukamoto Y, Sueyoshi T, Ota S, Fujita S, Onishi E. Characterization of Femoral Head Destruction in the Early Stage of Rapidly Progressive Osteoarthritis of the Hip. Austin Journal of Orthopedics & Rheumatology 2019; 6(2): 1081.
- Onishi E, Ota S, Fujita S, Tsukamoto Y, Yamashita S, Hashimura T, Matsunaga K, Yasuda T. Association between sagittal spinopelvic alignment and femoral head destruction in the early stage of rapidly destructive coxopathy. Bone & Joint Open 2022; 3-1: 77-84.
- Yasuda T. Early diagnosis and targeted intervention based on the pathogenesis of rapidly progressive osteoarthritis of the hip. World Journal of Orthopedics 2025; 16(10): 108992.
平成28〜30年度日本体力医学会プロジェクト研究
| 研究題目 | 女性アスリートにおける股関節回旋と膝前十字靭帯損傷との関連性に関する研究 |
|---|---|
| 研究代表者 | 安田 義 |
発表論文
- Yasuda T, Oyanagi K, Nakagaki M, Itoh H. Differential effects of hip rotation range on knee abduction biomechanics during double-legged landing between males and females. The Asian Journal of Kinesiology 2020; 22(4): 34-47.
医師主導治験
| 研究題目 | 難治性骨折(偽関節)患者を対象としたMB-001とIK-02を用いた自家末梢血CD34陽性細胞移植による骨・血管再生療法に関する医師主導治験 |
|---|---|
| 研究代表者 | 安田 義 |
学会発表
- 新倉隆宏,福井友章,大江啓介,安田 義,渡部欣忍,田島吾郎,土井田稔,山本哲司,川本篤彦,黒田良祐。自家CD34陽性細胞移植による難治性骨折治療 ―医師主導治験の報告―。第21回日本再生医療学会総会、2022.3.19
平成25年度科学研究費助成事業基盤研究(B)
| 研究題目 | 運動療法が関節軟骨代謝に与える効果に関するバイオマーカーを用いた検討 |
|---|---|
| 研究代表者 | 安田 義 |
発表論文
- Azukizawa M, Ito H, Hamamoto Y, Fujii T, Morita Y, Okahata A, Tomizawa T, Furu M, Nishitani K, Kuriyama S, Nakamura S, Yoshitomi H, Nakatani T, Tsuboyama T, Hamaguchi M, Matsuda S, Yasuda T. The effects of well-rounded exercise program on systemic biomarkers related for cartilage metabolism. Cartilage 2019; 10(4): 451-458.
臨床研究
| 研究題目 | 研究代表者 | 説明文 (PDF) |
| 腱板断裂や変形性肩関節症と肩周囲筋肉に関する研究 | 竹内 久貴 | |
|---|---|---|
| 特発性大腿骨頭壊死症の全国疫学調査 | 安田 義 | |
| 変形性膝関節症における筋組成に関する研究 | 安田 義 | PFD |
| 日本整形外科学会症例レジストリー(JOANR)構築に関する研究 | 安田 義 | |
| 脛骨骨幹部骨折に対する髄内釘固定による日本の標準的治療: 多機関共同 後ろ向き コホート研究 |
山下伸之輔 | |
| 脊椎骨密度とインプラントサイズに関する検討 | 光澤 定己 | |
| 日本における大腿骨近位部骨折の適正治療を目指したナショナルデータベースの作成 | 安田 義 | |
| リウマチ性疾患の早期診断、病態解明、治療指針確立のための観察研究 | 齋藤 遼平 | |
| 骨軟部組織感染症の治療に関する多施設共同研究 | 山下 伸之輔 | |
| 化膿性脊椎炎における起因菌同定と治療成績に関与する因子の検討 | 大西 英次郎 | |
| 脛骨骨幹部骨折に対する髄内釘固定による日本の標準的治療: 多機関共同後ろ向きコホート研究 | 山下 伸之輔 | |
| LLIFにおけるヒト脱灰骨基質と自家腸骨のケージ内骨癒合の比較検討 | 大西 英次郎 | |
| 外傷性腋窩動脈損傷に関する研究 | 光澤 定己 | |
| 外傷性膝窩動脈損傷に関する研究 | 光澤 定己 | |
| 頚椎手術後の治療成績及び周術期合併症に関する調査 | 大西 英次郎 | |
| 脊椎椎体圧迫骨折・破裂骨折の治療成績に関する後ろ向き研究 | 大西英次郎 | |
| 手関節部自損症例の検討 | 塚本 義博 | |
| COVID-19の重症化と関連する因子に関する研究 | 安田 義 | |
| 多施設後ろ向き研究による脊椎脊髄手術の傾向と推移に関する大規模調査 | 大西 英次郎 | |
| 投球・腕相撲に伴う上腕骨骨幹部骨折と骨皮質との関連性に関する研究 | 安田 義 | |
| リウマチ・膠原病における新型コロナウイルス感染症(COVID-19)レジストリ ”Rheumatology COVID-19 Registry”を利用した多施設共同観察研究 | 安田 義 | |
| 下位腰椎骨粗しょう症性圧迫骨折に関する多施設後ろ向き研究 | 大西 英次郎 | |
| 股関節周囲筋、大腿周囲筋が人工膝関節置換術後、人工股関節置換術後の機能回復に与える影響に関する研究 | 安田 義 | |
| 日本整形外科学会症例レジストリー(JOANR)構築に関する研究 | 安田 義 | |
| DS-5565の中枢性神経障害性疼痛患者を対象とした臨床第Ⅲ相試験 | 安田 義 | |
| 変形性関節症患者を対象としたMT-5547の第Ⅱ/Ⅲ相試験 | 安田 義 |
学会発表・論文
- Tadashi Yasuda, Satoshi Ota, Sadaki Mitsuzawa, Shinnosuke Yamashita, Yoshihiro Tsukamoto, Hisataka Takeuchi, Eijiro Onishi. Comparison of hip abductor muscle composition and its age-related alterations between female patients with unilateral and bilateral osteoarthritis of the hip. Rheumato 2025; 5(2): 6. doi.org/10.3390/rheumato5020006
- Yushi Sakamoto, Eijiro Onishi, Sadaki Mitsuzawa, Satoshi Ota, Hisataka Takeuchi, Yoshihiro Tsukamoto, Shinnosuke Yamashita, Atsushi Tanaka, Ryohei Saito, Tadashi Yasuda. Risk Factors Preventing Identification of the Microorganism Causing Vertebral Osteomyelitis. Global Spine Journal 2025; 15(7): 3055-64. https://doi.org/10.1177/21925682251317136
- Mitsuzawa S, Takeuchi H, Ijiri K, Furusho Y, Yamashita S, Tsukamoto Y, Ota S, Onishi E, Yasuda T. A new classification for dislocated and displaced proximal humeral fractures. Journal of Orthopaedic Surgery and Research 2025; 20: 18.
- Hisataka Takeuchi, Sadaki Mitsuzawa, Kazuki Ikejiri, Yoshihiro Tsukamoto, Shinnosuke Yamashita, Takayuki Shimoyama, Satoshi Ota, Eijiro Onishi, Tadashi Yasuda. Modified lateral approach to the anterior tibial artery’s origin with limited fibular resection: a case report of free flap reconstruction for lateral skin defects in single-vessel lower extremities. Plast Reconstr Surg Glob Open 2025; 13: e6737. doi: 10.1097/GOX.0000000000006737
- Onishi E, Sakamoto Y, Mitsuzawa S, Sako D, Yasuda T. Arachnoid web with atypical imaging findings and clinical manifestations: a case report. Cureus 2025; 17(3): e81308. doi:10.7759/cureus.81308
- Yasuda T. Early diagnosis and targeted intervention based on the pathogenesis of rapidly progressive osteoarthritis of the hip. World Journal of Orthopedics 2025; 16(10): 108992. doi.org/10.5312/wjo.v16.i10.108992
- 太田悟司、安田 義、山下伸之輔、光澤定己、井尻健太。骨盤輪,寛骨臼骨折術後感染症例の検討。骨折―日本整形外傷学会雑誌― 2025; 47(4):684‒687.
- 竹内 久貴, 塚本 義博, 光澤 定己. 両側性手根管症候群患者におけるトランスサイレチン陽性アミロイド沈着の検討―選択的な患者選定の有用性に関する考察―. 日本手外科学会雑誌 2025; 42(3): 227-230.
- 塚本義博、安田 義。足関節・足部軟部組織再建の治療成績~靴関連スコアを用いた評価~。靴の医学2024; 38(2): 92-96.
- 中本 貴己, 西口 滋, 布施 謙三, 藤原 弘之, 山根 逸郎, 橋村 卓実。脛骨粗面骨折の1例。中部日本整形外科災害外科学会雑誌 2025; 68(6): 797-798。
- 安田 義。変形性股関節症。宮地良樹編。オールラウンド外来診療ガイドブック。中山書店;2025:300-301.
- 安田 義。急速破壊型股関節症のメカニズム解明と治療開発。橋田 亨編。臨床研究イノベーション2.0。MCメディカル出版;2025:198-204.
- 光澤定己。スペシャリスト伝授 ジェネラリストが診る専門外の外来患者対応「肩関節周囲炎」。私の治療2025-2026年版「挫傷・挫創」。
- 山下伸之輔。第3章下肢 7. 脛骨pilon骨折。レジデントノート増刊 2025; 27(8) 「救急での整形外傷の初期対応 絶対すべきことを教えます」、羊土社
- Murotani K, Fujibayashi S, Otsuki B, Shimizu T, Sono T, Onishi E, Kimura H, Tamaki Y, Tsubouchi N, Ota M, Tsutsumi R, Ishibe T, Matsuda S. Prognostic Factors after Surgical Treatment for Spinal Metastases. Asian Spine J. 2024; 18(3): 390-397.
- Onishi E, Fujibayashi S, Otsuki B, Tsubouchi N, Tsutumi R, Ota M, Kanba Y, Kimura H, Tamaki Y, Ikeda N, Honda S, Masuda S, Shimizu T, Sono T, Murata K, Yasuda T, Matsuda S. Risk factors for preoperative neurological impairment in patients with spinal meningioma: A retrospective multicenter study. Journal of Clinical Neuroscience 2024; 126: 187–193.
- Tanaka A, Onishi E, Hashimura T, Ota S, Takeuchi H, Tsukamoto Y, Yamashita S, Mitsuzawa S, Yasuda T. Risk factors for reintubation after anterior cervical spine surgery – Comparative study of patients with cervical spine trauma and patients with cervical degenerative disease. Clin Spine Surg 2024; 37(5): 203-209.
- Takamura D, Iwata K, Yajima Y, Suzuki K, Satsuki K, Itoh T, Yasuda T, Moriyama H. Cut-off values of preoperative knee extensor strength and hip abductor strength for predicting good walking ability after total knee arthroplasty. Archives of Orthopaedic and Trauma Surgery 2024; 144(1): 377-384.
- Mitsuzawa S, Yamashita S, Tsukamoto Y, Takeuchi H, Ota S, Onishi E, Kusakabe K, Nakao S, Matsuoka T, Yasuda T. What is the optimal treatment protocol for traumatic popliteal artery injury? A comparative study between two institutions. J Emerg Trauma Shock. 2024; 17(3): 178-183.
- Saito R, Onishi E, Mitsuzawa S, Ota S, Takeuchi H, Tsukamoto Y, Yamashita S, Sako D, Yasuda T. Association between trauma-induced vertebral fractures and motor weakness in patients with diffuse idiopathic skeletal hyperostosis. Cureus 2024; 16(12): e76403.
- Saito R, Fujibayashi S, Shimizu T, Murata K, Otsuki B, Onishi E, Matsuda S, Yasuda T. Wrong-level spine surgery: A multicenter retrospective study. J Orthop Sci. 2024;29(6):1359-1363.
- Saito R, Fujii T, Murata K, Onishi A, Murakami K, Tanaka M, Ohmura K, Yasuda T, Morinobu A, Matsuda S. Prediction models incorporating second metacarpal cortical index for osteoporosis in rheumatoid arthritis: externally validated machine learning models developed using data from the KURAMA cohort. International Journal of Rheumatic Diseases 2024; 27(10): e15358.
- Tadashi Yasuda. Preoperative predictors of ipsilateral hip abductor muscles for gait speed improvement after total hip arthroplasty. The Journal of Physical Fitness and Sports Medicine 2024; 13(6): 182.
- Takeuchi H, Tsukamoto Y, Kato R, Mitsuzawa S, Yamashita S, Ota S, Onishi E, Yasuda T. Acute total occlusion of the common femoral artery as a consequence of COVID-19 pneumonia resulting in hip joint disarticulation: Report of an unusual case. JOS Case Reports 2024; 3: 1-5.
- Mitsuzawa S, Yamashita S, Tsukamoto Y, Takeuchi H, Ota S, Onishi E, Yasuda T. Axillary Artery Injury Associated with Dislocated or Displaced Proximal Humeral Fracture: A Report of 3 Cases. JBJS Case Connect 2024; 14(3): e24.00006.
- 山下伸之輔、光澤定己、塚本義博、竹内久貴、太田悟司、安田義。脆弱性骨盤骨折におけるS2仙腸関節スクリュー刺入点と上臀動脈の解剖学的特徴。骨折 2024; 46(1): 3-7.
- 竹内久貴,光澤定己, 塚本義博, 安田義。65歳未満と65歳以上のばね指患者におけるトリアムシノロンアセトニドの腱鞘内注射の有効性。日本手外科学会雑誌2024; 40(4): 406-409.
- 山下伸之輔。【骨折治療の現在地を知る!】高齢者・脆弱性骨折ー高齢者の大腿骨遠位部骨折に対する早期荷重を目指した内固定。整形・災害外科2024; 67(5): 659-663.
- 安田 義。急速破壊型股関節症早期の病態。一般社団法人大阪臨床整形外科医会会報2024; 50: 52-53。
- Yasuda T, Ota S, Mitsuzawa S, Yamashita S, Tsukamoto Y, Takeuchi H, Onishi E. Preoperative Lower-limb Muscle Predictors for Gait Speed Improvement after Total Hip Arthroplasty for Patients with Osteoarthritis. J. Pers. Med. 2023; 13: 1279.
- Mitsuzawa S, Takeuchi H, Tsukamoto Y, Yamashita S, Ota S, Onishi E, Yasuda T. Risk Factors for the Incidence of the Volar Lunate Facet Fragments in Distal Radius Fractures. J Wrist Surg. 2023; 12(4): 353-358.
- Sadaki Mitsuzawa, Takeharu Nakamata, Shogo Mitamura, Tadashi Yasuda, Shuichi Matsuda. Which head element is more effective for cement augmentation of TFNA? Helical blade versus lag screw. BMC Musculoskeletal Disorders 2023; 24: 544.
- Hashimura T, Onishi E, Ota S, Tsukamoto Y, Yamashita S, Yasuda T. Correction loss following short-segment posterior fixation for traumatic thoracolumbar burst fractures related to endplate and intervertebral disc destruction. BMC Musculoskeletal Disorders 2023; 24: 174.
- Yasuda T, Honda S, Matsunaga K, Hashimura T, Tsukamoto Y, Ota S, Fujita S, Onishi E. Association of preoperative muscle composition of the lower extremity with gait function after total knee arthroplasty. J Orthop Sci. 2023; 28(1): 188-194.
- Masuda S, Shimizu T, Sono T, Tamaki Y, Onishi E, Takemoto M, Odate S, Kimura H, Izeki M, Tomizawa T, Tsubouchi N, Fujibayashi S, Otsuki B, Murata K, Matsuda S. Recurrence rate after posterior percutaneous screw fixation without anterior debridement for pyogenic spondylitis compared with conservative treatment: a propensity score-matched analysis. Eur Spine J. 2023; 32(12): 4265-4271.
- Masuda S, Fujibayashi S, Takemoto M, Ota M, Onishi E, Odate S, Tsutumi R, Izeki M, Kimura H, Tanida S, Otsuki B, Murata K, Shimizu T, Matsuda S. Association of two-staged surgery with systemic perioperative complications in lateral lumbar interbody fusion for adult spinal deformity: a propensity score-weighted study. Eur Spine J. 2023; 32(3): 950-956.
- Hisataka Takeuchi, Kazuaki Morizane, Daisuke Takei, Kazushi Otsuka, Tadashi Yasuda. Rare case of methicillin-resistant Staphylococcus intermedius tenosynovitis. JOS Case Reports 2023; 2(3): 108-111.
- 山下伸之輔、光澤定己、塚本義博、竹内久貴、太田悟司、安田 義。脛骨骨幹部らせん骨折に合併する後果骨折の頻度と臨床的特徴。骨折 45(2)512‒515,2023。
- 東迎高貴、井口哲弘、左右田裕生、木下恵祐、貞光隆志、山下仁司、葛原啓、安田義、大谷卓弘、前野耕一郎。兵庫県の整形外科医における妊娠授乳関連骨粗鬆症による脊椎骨折の経験と認知度調査。J. Spine Res. 14: 938-944, 2023。
- 坂本祐志, 大西 英次郎, 橋村 卓実, 太田 悟司, 竹内 久貴, 安田 義。腰椎透析性脊椎症に対して行った側方経路腰椎椎体間固定術(LIF)の治療成績。中部日本整形外科災害外科学会雑誌2023; 66(1): 61-62.
- 齋藤遼平、山下伸之輔、池尻憲紀、竹内久貴、安田 義。架橋プレートを用いて治療した距舟関節脱臼を伴う足舟状骨粉砕骨折の一例。中部日本整形外科災害外科学会雑誌2023; 66(5): 751-752.
- 塚本義博、安田義。外傷性前足部壊死に対して軟部組織再建を要した1例。整形・災害外科 2023; 66(6): 757-761。
- 齋藤遼平、木村浩明、三浦寿一、和田山文一郎。Bertolotti症候群に対しナビゲーション下横突起切除術を施行した2例。Journal of Spine Research 2023; 14(2): 101-106.
- 山下伸之輔。大腿骨顆部・顆上骨折に対するプレート固定術。新OS NEXUS 7 下肢の骨折手術②膝~足部。渡部欣忍 編集、メジカルビュー社、2023: 2-11
- 安田 義。急速破壊型股関節症の関節破壊におけるStat3の関与の解明—抗Stat3薬剤の臨床応用に向けて。神戸市立病院紀要2023; 62: 62-65.
- Onishi E, Hashimura T, Ota S, Fujita S, Tsukamoto Y, Matsunaga K, Yasuda T. The efficacy and complications of preoperative embolization of metastatic spinal tumors: risk of paralysis after embolization. Spine Surgery and Related Research. 2022; 6(3): 288-293.
- Onishi E, Ota S, Fujita S, Tsukamoto Y, Yamashita S, Hashimura T, Matsunaga K, Yasuda T. Association between sagittal spinopelvic alignment and femoral head destruction in the early stage of rapidly destructive coxopathy. Bone & Joint Open 2022; 3(1): 77-84.
- Honda S, Ota S, Yamashita S, Yasuda T. Inverse association between sarcopenia and displacement in the early phase of fragility fractures of the pelvis. Osteoporosis and Sarcopenia 2022; 8(1); 24-29.
- Yasuda T, Ota S, Yamashita S, Tsukamoto Y, Onishi E. Association of preoperative variables of ipsilateral hip abductor muscles with gait function after total hip arthroplasty: a retrospective study. Arthroplasty 2022; 4: 23.
- Honda S, Fujibayashi S, Shimizu T, Tsubouchi N, Kanba Y, Sono T, Kimura H, Odate S, Onishi E, Tamaki Y, Tomizawa T, Tsutsumi R, Yasura K, Murata K, Otsuki B, Matsuda S. Neurological severity evaluation using magnetic resonance imaging in acute spontaneous spinal epidural haematomas. Int Orthop. 2022; 46(10): 2347-2355.
- Yasuda T, Hara S, Yamashita S, Mitsuzawa S, Tsukamoto Y, Takeuchi H, Ota S, Onishi E. Activation of STAT3 (signal transducer and activator of transcription 3) in synovial tissues from the hip joint in the early stage of rapidly destructive coxopathy. Biomedical Research (Tokyo). 2022; 43(5): 173-180.
- Mitsuzawa S, Kusakabe K, Nakao S, Matsuoka T, Yasuda T, Matsuda S. Minimally invasive transiliac anatomical locking plate for posterior pelvic ring injury: a retrospective analysis of clinical outcomes and radiographic parameters for the gull wing plate. BMC Musculoskeletal Disorders 2022; 23: 880.
- Mitsuzawa S, Matsuda S. Cement distribution and initial fixability of trochanteric fixation nail advanced (TFNA) helical blades. Injury 2022; 53: 1184-1189.
- Mitsuzawa S, Kusakabe K, Matsuda S. Minimally invasive transiliac anatomical locking plate for posterior pelvic ring injury: A technical trick of the gull wing plate. J Clin Orthop Trauma. 2022; 33: 101991.
- Odate S, Fujibayashi S, Otsuki B, Shikata J, Tsubouchi N, Tsutsumi R, Ota M, Yusuke K, Kimura H, Onishi E, Tanida S, Ito H, Ishibe T, Matsuda S. Reoperation for misplaced pedicle screws: a multicenter retrospective study. Spine (Phila Pa 1976). 2022; 47(21): 1525-1531.
- 皐月幹太, 岩田健太郎, 鈴木謙太郎, 高村大祐, 矢嶋優磨, 本田明広, 幸原伸夫, 安田 義。人工膝関節全置換術前の握力と術後3ヶ月の歩行能力との関連。日本人工関節学会誌 2022; 52: 331-332.
- 鈴木謙太郎, 岩田健太郎, 皐月幹太, 高村大祐, 矢嶋優磨, 本田明広, 幸原伸夫, 安田 義。人工膝関節全置換術前の四肢筋量体重比が術後3ヶ月の運動機能に及ぼす影響。日本人工関節学会誌 2022; 52: 335-336.
- 山下伸之輔, 鈴木 卓, 中山雄平, 石井桂輔, 黒住健人, 渡部欣忍。両柱骨折における後壁様後柱骨片の頻度と臨床的特徴。骨折 2022; 44(1): 48-52.
- 原田 崇史, 藤田 俊史, 塚本 義博, 藤田 暁, 安田 義。上腕骨顆上骨折の術後に生じた亜急性尺骨神経障害に対して神経剥離術を行った1例。中部整災誌2022; 65(2): 271-272.
- 太田悟司、山下伸之輔、塚本義博、藤田俊史、大西英次郎、安田 義。Gustilo分類type IIIB下腿開放骨折の感染低減化に向けた取り組み。安達伸生編。別冊整形外科81骨・関節感染症の治療戦略。東京、南江堂;2022: 180-184.
- Onishi E, Hashimura T, Mitsuzawa S, Ota S, Takeuchi H, Tsukamoto Y, Yamashita S, Yasuda T. Correction loss following short-segment posterior fixation for traumatic thoracolumbar burst fractures related to endplate and intervertebral disc destruction. EUROSPINE2025, 2025.10.22, Copenhagen, Denmark
- Tadashi Yasuda, Satoshi Ota, Sadaki Mitsuzawa, Shinnosuke Yamashita, Yoshihiro Tsukamoto, Hisataka Takeuchi, Eijiro Onishi. Comparison of hip abductor muscle composition between affected and contralateral sides and the age-related alterations in unilateral hip osteoarthritis. ICORS2025, 2025.10.10, Adelaide, Australia
- Eijiro Onishi, Atsushi Tanaka, Sadaki Mitsuzawa, Satoshi Ota, Hisataka Takeuchi, Yoshihiro, Tsukamoto, Shinnosuke Yamashita, Tadashi Yasuda. Risk factors for reintubation after anterior cervical spine surgery: comparative study of patients with cervical spine trauma and patients with cervical degenerative disease. 45th SICOT Orthopaedic World Congress, 2025.9.3, Madrid, Spain
- Tsuneyasu Yoshida, Kengo Harigane, Yuichi Mochida, Ken Kumagai, Yutaro Soejima, Keisuke Nishimura, Shinya Hayashi, Takeharu Nakamata, Yasuhiro Hasegawa, Shinsuke Ikeda, Masataka Umeda, Ko Chiba, Ryo Yanai, Hirofumi Miyake, Kenji Seki, Noriaki Okumura, Katsushi Ishii, Kagayaki Sahara, Kenji Mamoto, Okano Tadashi, Hiroko Sato, Yu Mori, Hideki Oka, Tadashi Yasuda, Toshiki Kido, Yoshiharu Kawaguchi, Sho Fukui, Takahiro Asano, Hidetoshi Yanagida, Nina Kasahara, Shinji Watanabe, Yasushi Oshima, Kosuke Kumagai, Yasutaka Amano, Kaito Nakamura, Shinji Matsubara, Yuko Kaneko, Satoshi Takanashi, Takuji Iwamoto, Nobuyuki Yajima. Perioperative outcomes of Janus kinase inhibitor use in patients with rheumatoid arthritis undergoing orthopedic surgery: A multicenter cohort study. The 27th Asia-Pacific League of Associations for Rheumatology Congress, 2025.9.3-7, Fukuoka, Japan
- Tadashi Yasuda, Satoshi Ota, Sadaki Mitsuzawa, Shinnosuke Yamashita, Yoshihiro Tsukamoto, Hisataka Takeuchi, Eijiro Onishi. Comparison of hip abductor muscle composition and its age-related alterations between the affected and the contralateral hip joints in female patients with unilateral osteoarthritis of the hip. The 33rd Annual Meeting of European Orthopaedic Research Society, 2025.6.16-19, Davos, Switzerland
- Shinnosuke Yamashita, Satoshi Ota, Yoshihiro Tsukamoto, Hisataka Takeuchi, Eijiro Onishi, Tadashi Yasuda. Which is better for the fixation of fragility fracture of the pelvis, trans sacral screw or trans iliac rod fixation? The 26th EFFORT, 2025.6.11-13, Lyon, France
- Tadashi Yasuda, Satoshi Ota, Sadaki Mitsuzawa, Shinnosuke Yamashita, Yoshihiro Tsukamoto, Hisataka Takeuchi, Eijiro Onishi. Characterization of rapidly destructive coxopathy in its early stage. APOA2025, 2025.4.11, Cairns, Australia
- 岩田寛志、中本貴己、大谷武史、宇田優樹、藤田敦也、山口健太郎、久保田雅哉、松本知丈、瀬川湧生、本城貴司、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。膝複合靭帯損傷Schenck分類KD-IVに対し二期的再建術を施行した一例。第16回オープンボーンカンファレンス症例検討会、2025.12.13、神戸市
- 藤田敦也、太田悟司、中本貴己、大谷武史、岩田寛志、宇田優樹、山口健太郎、久保田雅哉、松本知丈、瀬川湧生、本城貴司、山下伸之輔、塚本義博、竹内久貴、大西英次郎、安田 義。膝蓋骨骨折の1例。第13回轍会症例検討会、2025.11.15、大阪市
- 塚本義博。外反母趾術後の患者立脚型評価に及ぼす因子の検討。第50回日本足の外科学会学術集会、2025.11.14、軽井沢町
- 山口健太郎、山下伸之輔、中本貴己、大谷武史、宇田優樹、岩田寛志、藤田敦也、久保田雅哉、松本知丈、瀬川湧生、本城貴司、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。整復不良のため再手術を要した脛骨近位端骨折の1例。第48回摩耶整形外科病診連携懇話会、2025.11.6、神戸市
- 本城貴司、中本貴己、大谷武史、宇田優樹、岩田寛志、藤田敦也、山口健太郎、久保田雅哉、松本知丈、瀬川湧生、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。上腕部重度複合外傷に対する多段階再建術の経験。第 41 回兵庫県骨折治療研究会、2025.11.1、神戸市
- 谷本将崇、光澤定己、大西 英次郎、安田 義。腰椎化膿性脊椎炎に対する前方後方同時固定術の治療成績-腹臥位PPS法と側臥位PPS法の比較検討-。Spine Week Japan 2025、2025.10.30、千葉市
- 瀬川湧生、太田悟司、谷本将崇、中本貴己、宇田優樹、原 武史、古庄裕也、久保田雅哉、松本知丈、本城貴志、山下伸之輔、塚本義博、竹内久貴、大西英次郎、安田 義。高齢者寛骨臼骨折に対してKTプレートを用いた一期的人工股関節置換術の治療成績。第52回日本股関節学会学術集会、2025.10.25、下関市
- 塚本義博。頸椎症性脊髄症術後の上肢不全麻痺に対する広背筋移行術の経験。第35回手外科集談会、2025.10.18、京都市
- 松本知丈、竹内久貴、山下伸之輔、塚本義博、安田 義。術後早期に再脱臼し鉤状突起の骨性再建を行ったTerrible Triad Injury(TTI)の一例。第145回中部日本整形外科災害外科学会学術集会、2025.10.4、広島市
- 宇田優樹、竹内久貴、塚本義博、太田悟司、山下伸之輔、安田 義。上腕骨骨幹部骨折に伴う橈骨神経麻痺の検討。第145回中部日本整形外科災害外科学会学術集会、2025.10.4、広島市
- 久保田雅哉、山下伸之輔、竹内久貴、太田悟司、大西英次郎、安田 義。肛門損傷を伴う開放性骨盤輪骨折と股関節脱臼骨折を合併した1 例。第145回中部日本整形外科災害外科学会学術集会、2025.10.4、広島市
- 安田 義、瀬川湧生、本城貴司、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎。末期片側性変形性股関節症女性患者における股関節外転筋組成因子と年齢との関連。第27回日本骨粗鬆症学会、2025.9.12、千葉市
- 宇田優樹、塚本義博、中本貴己、谷本将崇、原 武史、久保田雅哉、松本知丈、瀬川湧生、本城貴司、山下伸之輔、竹内久貴、太田悟司、大西英次郎、安田 義。大腿骨開放骨折後変形治癒に伴う高度内反拘縮膝に対して拘束型インプラントを使用して人工膝関節置換術を行った一例。第61回兵庫県膝関節研究会、2025.9.6、神戸市
- 太田悟司、山下伸之輔、安田義。寛骨臼骨折後、二期的(conversion)THAを行った4例の経験― 合併症を抑えた要因の考察 ―。第51回日本整形外傷学会学術集会、2025.6.28、横浜市
- 本城貴志。脆弱性骨盤骨折Rommens分類type IIにおける受傷後早期手術に対する検討。第51回日本整形外傷学会学術集会、2025.6.28、横浜市
- 山下伸之輔,安田義,太田悟司, 竹内久貴,塚本義博,光澤定己。大腿骨転子部骨折の転位様式と股関節周囲筋組成の関連:CT解析による検討。第51回日本整形外傷学会学術集会、2025.6.27、横浜市
- 光澤定己,竹内久貴,山下伸之輔, 塚本義博,太田悟司,安田義。肩関節脱臼や大きな転位を伴う上腕骨近位端骨折に対する新分類。第51回日本整形外傷学会学術集会、2025.6.27、横浜市
- 新倉隆宏,高原俊介,善家雄吉,姫野大輔,山下伸之輔,松本匡洋,山川泰明,森井北斗,大江啓介,圓尾明弘。Late phase fracture-related infectionに対する持続局所抗菌薬潅流(CLAP)の治療効果 -多施設研究-。第51回日本整形外傷学会学術集会、2025.6.27、横浜市
- 高原俊介,善家雄吉,姫野大輔,山下伸之輔,松本匡洋,山川泰明,森井北斗,大江啓介,新倉隆宏,圓尾明弘。骨折関連感染症における内固定インプラント別の治療成績の比較 -多施設研究。第51回日本整形外傷学会学術集会、2025.6.27、横浜市
- 瀬川湧生。高齢者寛骨臼骨折に対してKTプレートを用いた一期的人工股関節置換術の治療成績。Kyoto University Hip Surgeon Training Meeting、2025.6.24、WEB
- 塚本義博。外側進入型人工足関節置換術の導入ー骨脆弱性も考慮した新機種の使用経験ー。第47回摩耶整形外科病診連携懇話会、2025.6.5、神戸市
- 谷本将崇、中本貴己、宇田優樹、原 武史、久保田雅哉、古庄裕也、松本知丈、瀬川湧生、本城貴司、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。足関節骨折術後に足根管症候群および屈趾症を合併した1例。第47回摩耶整形外科病診連携懇話会、2025.6.5、神戸市
- 本城貴志、谷本将崇、中本貴己、宇田優樹、原 武史、久保田雅哉、古庄裕也、松本知丈、瀬川湧生、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。多発外傷患者における橈骨頭粉砕骨折偽関節の1例。第20回京大外傷研究会、2025.5.31、大阪市
- 安田 義、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎。末期片側性変形性股関節症女性患者における股関節外転筋組成因子と年齢との関連性。第98回日本整形外科学会学術総会、2025.5.22-25、東京都千代田区
- 久保田雅哉、清水孝彬、大槻文悟、村田浩一、薗隆、松田秀一。脊椎DISH患者における変形性股関節症の頻度と進行。第98回日本整形外科学会学術総会、2025.5.25、東京都千代田区
- Tadashi Yasuda. Hip abductor muscle composition predicts gait speed improvement after total hip arthroplasty for patients with osteoarthritis. 第69回日本リウマチ学会総会・学術集会、2025.4.26、福岡市
- 大西英次郎、藤林俊介、大槻文吾、清水孝彬、薗隆、村田浩一、坪内直也、堤良祐、太田雅人、神庭悠介、木村浩明、玉置康之。安田義、松田秀一。脊髄髄膜腫症例において術前に神経症状をきたす危険因子の検討。第54回日本脊椎脊髄病学会学術集会、2025.4.19、千葉市
- 久保田雅哉、清水孝彬、大槻文悟、村田浩一、薗隆、松田秀一。Prevalence and Progression of Hip OA in Patients with Spinal DISH。第54回日本脊椎脊髄病学会学術集会、2025.4.19、千葉市
- 松本知丈、谷本将崇、中本貴己、宇田優樹、原 武史、久保田雅哉、古庄裕也、瀬川湧生、本城貴司、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。術後早期に再脱臼したterrible triad injuryの一例。第40回兵庫県骨折治療研究会、2025.4.19、神戸市
- 竹内久貴. 高齢者の足関節周囲の皮膚欠損創. 第40回兵庫県骨折治療研究会、 2025.4.19、神戸市
- 竹内久貴, 塚本義博, 光澤定己. 両側手根管症候群患者におけるトランスサイレチン陽性アミロイド沈着の検討. 第68回日本手外科学会学術集会、2025.4.10、横浜市
- 中本貴己、西口 滋,布施 謙三,藤原 弘之,山根 逸郎,橋村 卓実。脛骨粗面骨折の一例。第144回中部日本整形外科災害外科学会学術集会、2025.4.5, 福井市
- 高原俊介,山下伸之輔,山川泰明,大江啓介,新倉隆宏,圓尾明弘。骨接合後感染に対する持続局所抗菌薬潅流(CLAP)の有効例と成績不良例の解析。第144回中部日本整形外科災害外科学会学術集会、2025.4.5, 福井市
- 谷本将崇、山下伸之輔、安田 義、大西英次郎、太田悟司、竹内久貴。距踵関節脱臼・距骨外側突起骨折に腓骨筋腱脱臼を合併した1例。第144回中部日本整形外科災害外科学会学術集会、2025.4.4, 福井市
- 宇田優樹、谷本将崇、酒匂大輝、原 武史、久保田雅哉、古庄裕也、松本知丈、瀬川湧生、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。上腕骨骨幹部骨折に伴う橈骨神経麻痺。第34回京都手外科集談会、2025.3.8、京都市
- 瀬川湧生、谷本将崇、宇田優樹、酒匂大輝、原 武史、古庄裕也、久保田雅哉、松本知丈、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。高齢者寛骨臼骨折に対してKTプレートを用いた一期的人工股関節置換術の治療成績。第28回兵庫股関節研究会、2025.3.1、神戸市
- 山下伸之輔。難治性大腿骨骨幹部骨折偽関節の1例。Stryker STARTの会、2025.3.1、東京都新宿区
- 久保田雅哉、山下伸之輔、谷本将崇、宇田優樹、酒匂大輝、原 武史、古庄裕也、松本知丈、瀬川湧生、光澤定己、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。肛門に交通する開放創を伴う骨盤骨折+股関節脱臼の治療経験。第19回京大外傷研究会、2025.2.1、大阪市
- 光澤定己。膝窩動脈損傷の治療戦略。第7回京整会膝カンファレンス、2025.1.31、WEB
- 山下伸之輔。転子部骨折・不安定型の変遷-真の不安定性を再考する-。Zimmer Biomet Trauma Trochanteric femoral nail follow-up seminar、2025.12.20、北谷町
- 安田 義。急速破壊型股関節症発症早期の病態~大腿骨頭軟骨下脆弱性骨折との鑑別(日本整形外科学会教育研修講演)。第150回三田地区整形外科症例研究会特別講演会、2025.11.27、神戸市
- 山下伸之輔。整形外傷治療を支える放射線画像診断の役割 -症例から学ぶ実際-。全国放射線技師向けオープンカンファレンス、2025.11.14、神戸市
- 山下伸之輔。神戸医療圏における安全で質の高い外傷診療体制構築に向けて。神戸市立医療センター中央市民病院地域連携懇話会、2025.11.13、神戸市
- 山下伸之輔。大腿骨頸部骨折の骨接合-専攻医が最低限知っておくべきこと-(日本整形外科学会教育研修講演)。日本整形外傷学会研修会ベーシックコース、2025.9.14、神戸市
- 山下伸之輔。急性期外傷治療と脆弱性骨折-神戸医療圏の外傷診療体制構築に向けて-。帝人社内講演会、2025.8.28、神戸市
- 安田 義。急速破壊型股関節症発症早期の病態(日本整形外科学会教育研修講演)。姫路市整形外科医会学術講演会、2025.7.26、姫路市
- 山下伸之輔。その大腿骨骨折、どっちから攻める?〜順行性 vs 逆行性髄内釘の治療戦略〜。Gamma4 & T2 Alpha New Era Seminar in Shikoku、2025.7.19、高松市
- 山下伸之輔。“とりあえずlong”を見直す不安定型のネイル選択。Zimmer Biomet Trauma Seminar大腿骨転子部骨折治療、2025.5.11、大阪市
- 山下伸之輔。T2 Alphaの特性を活かした大腿骨骨幹部骨折の治療。IM Nailing Symposium 2025 ストライカー講演会、2025.4.19、東京都新宿区
- 山下伸之輔。整形外傷に対する急性期治療戦略と疼痛管理。日本整形外科勤務医会島根支部第25回集会、2025.3.8、松江市
- 山下伸之輔。T2 Alphaにplateを併用して行う脛骨骨幹部骨折治療。若手整形外科医向けセミナー:下腿骨骨折に対するstaged surgery、2025.2.15、神戸市
- 竹内久貴. つらい痛みとさようなら-手肘肩の健康ケア講座. 神戸市立医療センター中央市民病院100周年記念市民公開講座、2025.2.15、神戸市
- Tadashi Yasuda, Sadaki Mitsuzawa, Shinnosuke Yamashita, Yoshihiro Tsukamoto, Hisataka Takeuchi, Satoshi Ota, Eijiro Onishi. Preoperative predictors of hip abductor for gait speed improvement after total hip arthroplasty for patients with osteoarthritis. EORS2024, 2024.9.19, Aalborg, Denmark
- Tadashi Yasuda, Sadaki Mitsuzawa, Shinnosuke Yamashita, Yoshihiro Tsukamoto, Hisataka Takeuchi, Satoshi Ota, Eijiro Onishi. Inhibition of STAT3 Activation by JAK Inhibitor in the Synovial Tissues from the Hip Joint in the Early Stage of Rapidly Destructive Coxopathy. The 16th World Congress on Inflammaiton, 2024.7.21-24, Quebec City, QC, Canada
- Shinnosuke Yamashita, Sadaki Mitsuzawa, Yoshihiro Tsukamoto, Hisataka Takeuchi, Satoshi Ota, Eijiro Onishi, Tadashi Yasuda. Anatomical relation between S2 trans-sacral screws entrance points and superior gluteal artery in fragility fracture of the pelvis. The 16th Annual Meeting of Taiwan Orthopedic Trauma Association, 2024.7.12-13, Kaohsiung, Taiwan
- Tadashi Yasuda, Satoshi Ota, Sadaki Mitsuzawa, Shinnosuke Yamashita, Yoshihiro Tsukamoto, Hisataka Takeuchi, Eijiro Onishi. Sex-related Differences in Ipsilateral Hip Abductor Muscle Composition in Patients with End-stage Osteoarthritis before Total Hip Arthroplasty. The 70th Orthopaedic Research Society 2024 Annual Meeting, 2024.2.3, Long Beach, CA, USA
- 谷本将崇、宇田優樹、酒匂大輝、原 武史、久保田雅哉、古庄裕也、松本知丈、瀬川湧生、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。人工膝関節置換術後早期に生じた大腿骨内顆脆弱性骨折の一例。第14回オープンボーンカンファレンス症例検討会、2024.12.14、神戸市
- 久保田雅哉、大槻文悟、清水孝彬、薗隆、村田浩一、松田秀一。ACAF後に再手術を要した一例。脊椎外科を学ぶ会、2024.11.30、京都市
- 竹内久貴,光澤定己, 塚本義博, 安田義。遊離皮弁を要した開放骨折患者における造影CT検査の使用状況-造影剤腎症の発生について-。第51回日本マイクロサージャリー学会学術総会、2024.11.29、奈良市
- 光澤定己。Recipientを遠位に求めることは是か否か。日本重度四肢外傷シンポジウム(シンポジスト)、2024.11.15-17、福島市
- 瀬川湧生、谷本将崇、宇田優樹、酒匂大輝、原 武史、古庄裕也、久保田雅哉、松本知丈、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。高齢者寛骨臼骨折に対してKTプレートを用いた一期的人工股関節置換術の治療成績。第46回摩耶整形外科病診連携懇話会、2024.11.14、神戸市
- 原武史、太田悟司、谷本将崇、宇田優樹、酒匂大輝、古庄裕也、久保田雅哉、松本知丈、瀬川湧生、山下伸之輔、光澤定己、塚本義博、竹内久貴、大西英次郎、安田義。HTO後のTKA conversionに後発したPF障害の1例。第12回轍会症例検討会、2024.11.9、神戸市
- 酒匂大揮、大西英次郎、坂本祐志、太田悟司、竹内久貴、塚本義博、光澤定己、山下伸之輔、安田義。診断に長期間を要したArachnoid Webの治療経験。Spinal Deformity 研究会×脊椎若手会ベーシック、2024.10.25、WEB
- 竹内久貴,光澤定己, 塚本義博, 安田義。トランスサイレチン陽性アミロイド 沈着を伴った両側手根管症候群の一例。京都手外科集談会、2024.10.19、京都市
- 山下伸之輔、谷本将崇、宇田優樹、酒匂大輝、原武史、古庄裕也、久保田雅哉、松本知丈、瀬川湧生、光澤定己、塚本義博、竹内久貴、太田悟司、大西英次郎、安田義。CLAP・Masquelet法・遊離皮弁で治療したpilon骨折後慢性骨髄炎の1例。第39回兵庫県骨折治療研究会、2024.10.19、神戸市
- 酒匂大揮、大西英次郎、坂本祐志、太田悟司、竹内久貴、塚本義博、光澤定己、山下伸之輔、安田義。診断に長期間を要したArachnoid Webの治療経験。第31回日本脊椎・脊髄神経手術手技学会学術集会、2024.10.12、宇都宮市
- 原 武史、山下伸之輔、塚本義博、齋藤遼平、大西英次郎、安田 義。陳旧性踵骨骨折に対してMasquelet法を併用して治療した1例。第143回中部日本整形外科災害外科学会学術集会、2024.10.4、神戸市
- 瀬川湧生、山下伸之輔、中西優斗、井尻健太、竹内久貴、安田 義。足部外側柱の短縮を生じた足根骨骨折に対してロッキングプレートを用いて治療を行った2例。第143回中部日本整形外科災害外科学会学術集会、2024.10.4、神戸市
- 谷本将崇、井尻健太、酒匂大輝、原 武史、下山貴幸、中西優斗、古庄裕也、瀬川湧生、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。人工膝関節置換術後早期に生じた大腿骨内顆脆弱性骨折の一例。第60回兵庫県膝関節研究会、2024.9.7、神戸市
- 古庄裕也、井尻健太、酒匂大輝、下山貴幸、中西優斗、坂本祐志、瀬川湧生、坂上功次、齋藤遼平、竹原元司、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。狭窄性腱鞘炎について考える。第5回手外科疾患について考える会、2024.9.3、京都市
- 安田 義、太田悟司。人工股関節置換術後の歩行速度改善を予測する患側股関節外転筋群の術前筋組成因子。第78回日本体力医学会大会、2024.9.3、佐賀市
- 塚本義博、安田 義。足関節・足部軟部組織再建の治療成績。靴関連スコアを用いた評価。第38回日本靴医学会学術集会、2024.8.31、新潟市
- 井尻健太、谷本将崇、酒匂大輝、原 武史、下山貴幸、中西優斗、古庄裕也、瀬川湧生、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。軟部組織再建を要したリスフラン関節脱臼骨折の1例。第13回オープンボーンカンファレンス症例検討会、2024.8.2、WEB
- 久保田雅哉、伊勢健太郎、阿部光伸。硬膜内くも膜外ヘルニアー診断・治療に苦慮した一例。第13回オープンボーンカンファレンス症例検討会、2024.8.2、WEB
- 安田 義、太田悟司、光澤定己、山下伸之輔、塚本義博、竹内久貴、大西英次郎。脆弱性骨盤輪骨折受傷早期における骨盤後方要素の転位はサルコペニアと逆相関している。第50回日本骨折治療学会学術総会、2024.6.29、仙台市
- 太田悟司、安田 義、竹内久貴、塚本義博、山下伸之輔、光澤定己、竹原元司。骨盤輪,寛骨臼骨折術後感染症例の検討。第50回日本骨折治療学会学術総会、2024.6.29、仙台市
- 山下伸之輔,安田 義,太田悟司,竹内久貴,塚本義博,光澤定己。AO分類44C typeの足関節骨折において脛腓間固定の有無で治療成績は変わるか?第50回日本骨折治療学会学術総会、2024.6.29、仙台市
- 竹原元司、光澤定己,山下伸之輔,塚本義博,竹内久貴,太田悟司,安田 義。上腕骨近位端脱臼骨折に対するリバース型人工肩関節全置換術の検討。第50回日本骨折治療学会学術総会、2024.6.29、仙台市
- 塚本義博,下山貴幸,安田義.軟部組織再建を要した手根骨長軸脱臼の1例. 第18回京大外傷研究会. 2024.6.8, 大阪
- 山下伸之輔、谷本将崇、井尻健太、酒匂大輝、原 武史、下山貴幸、中西優斗、古庄裕也、瀬川湧生、光澤定己、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。距踵関節脱臼と距骨骨折の1例。第18回京大外傷研究会. 2024.6.8, 大阪
- 谷本将崇、井尻健太、酒匂大輝、原 武史、下山貴幸、中西優斗、古庄裕也、瀬川湧生、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。距踵関節脱臼に腓骨筋腱脱臼。第45回摩耶整形外科病診連携懇話会、2024.6.6、神戸市
- 安田 義、太田悟司、光澤定己、山下伸之輔、塚本義博、竹内久貴、大西英次郎。変形性関節症女性患者における人工股関節置換術後歩行速度改善を予測する患側股関節外転筋群の術前筋組成因子。第97回日本整形外科学会学術総会、2024.5.23、福岡市
- 塚本義博,竹内久貴,光澤定己,安田義,脊椎関節炎にともなう前腕骨間膜骨化による前腕回旋制限の1例. 第67回日本手外科学会学術集会. 2024.4.26, 奈良
- 竹内久貴,光澤定己, 塚本義博, 安田義。足背遠位部における皮膚欠損の治療ー外側上外果皮弁の有用性。第67回日本手外科学会学術集会、2024.4.25-26、奈良市
- Tadashi Yasuda. JAK inhibitor suppresses STAT3 activation in synovial tissues from the hip joint in the early stage of rapidly destructive coxopathy. 第68回日本リウマチ学会総会・学術集会、2024.4.20、神戸市
- 瀬川湧生、藤井貴之、村田浩一、鬼澤秀夫、村上孝作、大西輝、田中真生、森信暁雄、松田秀一。関節リウマチ患者における骨密度変化と生物学的製剤の関連について。第68回日本リウマチ学会総会・学術集会、2024.4.19、神戸市
- 井尻 健太、太田 悟司、塚本 義博、竹内 久貴、大西 英次郎、安田 義。人工膝関節全置換術後のインプラント周囲骨折に対する人工膝関節再置換術後に膝関節脱臼をきたした1例。第142回中部日本整形外科災害外科学会学術集会、2024.4.13、米子市
- 古庄 裕也、山下 伸之輔、塚本 義博、太田 悟司、大西 英次郎、安田 義。大腿骨骨幹部骨折に対して超高分子量ポリエチレン製ケーブルを使用し術後骨萎縮を生じた症例の検討。第142回中部日本整形外科災害外科学会学術集会、2024.4.13、米子市
- 下山貴幸、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。距骨粉砕を伴う足関節脱臼骨折の1例。第38回兵庫県骨折治療研究会、2024.4.6、神戸市
- 太田悟司。高齢者寛骨臼骨折に対してORIFかTHAかはどう決めたらいいですか?第38回兵庫県骨折治療研究会、2024.4.6、神戸市
- 古庄裕也、井尻健太、酒匂大輝、下山貴幸、中西優斗、坂本祐志、瀬川湧生、坂上功次、齋藤遼平、竹原元司、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。大腿骨骨幹部偽関節に対してTHAを行った大理石病の1例。第27回兵庫股関節研究会、2024.3.2、神戸市
- 竹内久貴,光澤定己, 山下伸之輔, 塚本義博, 太田悟司, 大西英次郎, 安田義。外傷性下腿外側皮膚欠損に対して腓骨頭を温存した下腿外側アプローチによる遊離皮弁を行なった1例。兵庫県重度外傷 Peer Review Meeting、2024.2.25、WEB
- 安田 義、太田悟司、竹内久貴、塚本義博、山下伸之輔、光澤定己、大西英次郎。急速破壊性股関節症の発症早期に生じる大腿骨頭圧壊に関与する矢状面脊椎骨盤アライメントの危険因子。第54回日本人工関節学会、2024.2.23、京都市
- 酒匂大輝、井尻健太、下山貴幸、中西優斗、古庄裕也、坂本祐志、瀬川湧生、坂上功次、齋藤遼平、竹原元司、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。治療方針に迷った上腕骨遠位端骨折。第17回京大外傷研究会、2024.2.3、京都市、hybrid
- 山下伸之輔。外傷領域における適切な軟部組織管理と創閉鎖。第143回中部日本整形外科災害外科学会学術集会・ランチョンセミナー(日本整形外科学会教育研修講演)、2024.10.4、神戸市
- 安田 義。研究助成金のすすめ。令和6年度研究推進センター講演会、2024.9.13、神戸市、hybrid
- 光澤定己。ドイツでのAO trauma fellowship report。Next Generation Seminar for Orthopedic surgeons、2024.8.21、WEB
- 山下伸之輔。大腿骨遠位部骨折における標準的治療。Stryker IM nail symposium、2024.8.21、WEB
- 太田悟司。二次骨折予防を考慮した骨粗鬆症治療。骨折リエゾンサービスの連携を考える会、2024.5.30、神戸市、hybrid
- 安田 義。大腿骨近位部骨折に対する早期手術ならびに二次骨折予防の当院における現状と課題。Stop!くりかえし骨折を考える会、2024.4.25、京都市、WEB
- 大西英次郎。頚椎後方インストゥルメンテーション手術の実際とピットフォールーフリーハンドからCTナビゲーションまで。第142回中部日本整形外科災害外科学会学術集会・ランチョンセミナー(日本整形外科学会教育研修講演)、2024.4.12、米子市
- 山下伸之輔。京都大学新専攻医外傷講義。京大新専攻医講義、2024.4.6、京都市
- 山下伸之輔。整形救急外傷と急性期から始める疼痛管理。長田兵庫整形外科連携セミナー、2024.3.14、神戸市
- 安田 義。急速破壊型股関節症発症早期の病態(日本整形外科学会教育研修講演)。第367回大阪臨床整形外科医会研修会、2024.2.17、大阪市、WEB
- 安田 義。脆弱性骨盤輪骨折発症早期の転位とサルコペニアとの関連性。第19回中央市民病院地域連携セミナー、2024.1.25、神戸市
- 太田悟司。脆弱性骨盤骨折の病態。第19回中央市民病院地域連携セミナー、2024.1.25、神戸市
- 山下伸之輔。脆弱性骨盤骨折に対する手術療法。第19回中央市民病院地域連携セミナー、2024.1.25、神戸市
- 齋藤遼平。若手医師の考える働き方改革とキャリアプランニング。第6回整形外科疾患セミナー、2024.1.25、神戸市、WEB
- Tadashi Yasuda, Shigeo Hara, Shinnosuke Yamashita, Sadaki Mitsuzawa, Yoshihiro Tsukamoto, Hisataka Takeuchi, Satoshi Ota, Eijiro Onishi. STAT3 activation in the synovial tissues from the hip joint in the early stage of rapidly destructive coxopathy. The 31st Annual Meeting of the European Orthopaedic Research Society, 2023.9.29, Porto, Portugal
- Yushi Sakamoto, Shinichiro Nakamura, Yugo Morita, Shinichi Kuriyama, Kohei Nishitani, Young Dong Song, Yusuke Yamawaki, Shuichi Matsuda. Tibial Morphology for Proper Adjustment of Metal Augmentation in Revision Total Knee Arthroplasty. ISAKOS 2023, 2023.6.17-21, Boston, USA
- Tadashi Yasuda, Shigeo Hara, Shinnosuke Yamashita, Sadaki Mitsuzawa, Yoshihiro Tsukamoto, Hisataka Takeuchi, Satoshi Ota, Eijiro Onishi. Janus kinase inhibitor can suppress STAT3 activation in the synovial tissues from the hip joint in the early stage of rapidly progressive osteoarthritis of the hip. EULAR2023, 2023.5.31-6.3, Milan, Italy
- Ryohei Saito, Takayuki Fujii, Tamami Yoshida, Koichi Murata, Hideo Onizawa, Akira Onishi, Kosaku Murakami, Masao Tanaka, Koichiro Omura, Akio Morinobu, Shuichi Matsuda. Plain hand X-ray-based machine learning model that predicts bone mineral density in RA patients. EULAR2023, 2023.5.31-6.3, Milan, Italy
- 塚本義博、竹内久貴、光澤定己、安田義。CT angiographyを用いた外側大腿回旋動脈系と皮膚穿通枝の解剖学的検討。第50回日本マイクロサージャリー学会学術総会、2023.12.8、名古屋市
- 竹内久貴、下山貴幸、光澤定己、塚本義博、安田義。膝周囲のrecipient血管―腓骨頭を保護する下腿外側アプローチの研究:深後方区画における前脛骨動脈のCT画像解析。第50回日本マイクロサージャリー学会学術総会、2023.12.7、名古屋市
- 齋藤遼平、大西英次郎、坂本祐志、安田義。びまん性特発性骨増殖症(DISH)を有する患者での外傷を契機とした椎体骨折と神経症状の相関とその治療成績。第32回日本脊椎インストゥルメンテーション学会、2023.11.25、米子市
- 山下伸之輔。複数回手術を行なった大腿骨骨幹部骨折。京滋外傷カンファレンス、2023.11.25、京都市
- 坂本祐志、大西英次郎、齋藤遼平、田中敦、橋村卓実、安田義。化膿性脊椎炎において起因菌を同定できない危険因子の検討。第32回日本脊椎インストゥルメンテーション学会、2023.11.24、米子市
- 坂本祐志、大西英次郎、安田義。脊椎外科のピットフォール。第11回轍会、2023.11.18、京都市
- 中西優斗、井尻健太、酒匂大輝、下山貴幸、古庄裕也、坂本祐志、瀬川湧生、坂上功次、齋藤遼平、竹原元司、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。高齢者の大腿骨遠位部骨折の治療。第44回摩耶整形外科病診連携懇話会、2023.11.2、神戸市
- 竹内久貴、光澤定己、塚本義博、安田義。高齢労働者における変形性肘関節症に対するOuterbridge-Kashiwagi法の治療経験。第32回京都手外科集談会、2023.10.21、京都市
- 山下伸之輔、井尻健太、酒匂大輝、下山貴幸、中西優斗、古庄裕也、坂本祐志、瀬川湧生、坂上功次、齋藤遼平、竹原元司、光澤定己、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。後壁骨片を合併した寛骨臼両柱骨折の1 例。兵庫県骨折治療研究会、2023.10.14、神戸市
- 竹原元司、光澤定己、竹内久貴、安田 義。肩外傷のリバース型人工肩関節全置換術における大結節癒合率。第50回日本肩関節学会学術総会、2023.10.13、東京都新宿区
- 竹原元司、安田 義、大西英次郎、太田悟司、竹内久貴、塚本義博。ポリオ患者に生じた変形性股関節症に対して人工股関節置換術を行った一例。第141回中部日本整形外科災害外科学会学術集会、2023.10.7、神戸市
- 坂本祐志、大西英次郎。首下がり症候群の治療経験と文献的考察。Spinal Deformity研究会、203.9.15、WEB
- 井尻健太、池尻憲紀、下山貴幸、中西優斗、坂本祐志、坂上功次、齋藤遼平、竹原元司、光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。TKA後大腿骨顆上骨折に対する再置換術後に膝関節脱臼を生じた1例。第59回兵庫県膝関節研究会、2023.9.9、神戸市
- 光澤定己。膝窩動脈損傷を伴う膝関節脱臼骨折。第11回下肢G3C peer review meeting、2023.9.3、WEB
- 山下伸之輔。脛骨近位端+骨幹部骨折 case discussion。第7回Kyoto University Orthopedic Residents Meeting、2023.8.19、WEB
- 坂上功次。脛骨骨幹骨折の基礎。第7回Kyoto University Orthopedic Residents Meeting、2023.8.19、WEB
- 中西優斗、山下伸之輔、安田 義。踵立方関節脱臼骨折の1例。第11回オープンボーンカンファレンス症例検討会、2023.8.18、WEB
- 太田悟司、山下伸之輔、安田 義。脆弱性骨盤輪骨折に対してtrans-iliac rod fixationは有効か?第49回日本骨折治療学会学術集会、2023.6.30、静岡市
- 光澤定己、山下伸之輔、塚本義博、竹内久貴、太田悟司、大西英次郎、安田 義。膝周囲外傷に伴う膝窩動脈損傷の5例と今後の治療方針。第49回日本骨折治療学会学術集会、2023.6.29、静岡市
- 山下伸之輔、安田 義、太田悟史、竹内久貴、塚本義博、光澤定己。脆弱性骨盤骨折におけるS2仙腸関節スクリュー刺入点と上臀動脈の解剖学的特徴。第49回日本骨折治療学会学術集会、2023.6.29、静岡市
- 安田 義、太田悟史、光澤定己、山下伸之輔、塚本義博、竹内久貴、大西英次郎。変形性関節症に対する人工膝関節置換術後の歩行能力と患肢の術前筋組成との関連。第60回日本リハビリテーション医学会学術集会、2023.6.29、福岡市
- 池尻憲紀、山下伸之輔、光澤定己、塚本義博、竹内久貴、安田 義。広範囲骨欠損を伴う下腿開放骨折に対し遊離広背筋皮弁及びMasquelet法を用いて治療した一例。第16回京大外傷研究会、2023.6.3、大阪市、hybrid
- 山下伸之輔。経皮的スクリュー挿入時に上臀動脈損傷を生じ、臀筋壊死・血腫感染により股関節離断・fillet flapを要した脆弱性骨盤骨折の1例。第37回日本外傷学会総会・学術総会、2023.6.1、名古屋市
- 安田 義、太田悟司、光澤定己、山下伸之輔、塚本義博、竹内久貴、大西英次郎。患側股関節外転筋群の術前筋組成因子と人工股関節置換術後歩行機能との関連性。第96回日本整形外科学会学術総会、2023.5.12、横浜市
- Yasuda T. Association of preoperative variables of ipsilateral hip abductor muscles with gait function after total hip arthroplasty. 第67回日本リウマチ学会総会・学術集会、2023.4.26、福岡市
- 齋藤遼平、藤井貴之、吉田玉美、村田浩一、鬼澤秀夫、大西輝、村上孝作、田中真生、森信暁雄、松田秀一。Building AI model that predicts change of bone mineral density from plain hand X-ray in RA patients using KURAMA cohort. 第67回日本リウマチ学会総会・学術集会、2023.4.25、福岡市
- 竹内久貴、光澤定己、塚本義博、安田義。65歳未満と65歳以上のばね指患者におけるトリアムシノロンアセトニドの有効性。第66回日本手外科学会学術集会、2023.4.21、東京都新宿区
- 坂本祐志、大西英次郎、齋藤遼平、田中敦、橋村卓実、安田義。化膿性脊椎炎における起因菌検出法の検討。第52回日本脊椎脊髄病学会学術集会、2023.4.13-16、札幌市
- 中西優斗、坂崎 太紀、小西 宏樹。大腿骨転子部骨折の基礎。第6回Kyoto University Orthopedic Residents Meeting、2023.4.15、神戸市
- 齋藤遼平、藤林俊介、清水考彬、村田浩一、大槻文吾、松田秀一。脊椎手術における高位誤認 ―多施設後ろ向き研究―。第52回日本脊椎脊髄病学会学術集会、2023.4.14、札幌市
- 齋藤遼平、山下伸之輔、池尻憲紀、竹内久貴、安田義。架橋プレートを用いて治療した距舟関節脱臼を伴う足舟状骨粉砕骨折の一例。第140回中部日本整形外科災害外科学会、2023.4.7、奈良市
- 中西優斗、木村 浩明、和田山 文一郎。脊髄症状を呈した胸椎硬膜外血管腫の1例。第140回中部日本整形外科災害外科学会、2023.4.7、奈良市
- 坂本祐志、太田悟司、池尻憲紀、齋藤遼平、坂上功次、竹原元司、和田晃大、加藤怜、田中敦、光澤定己、山下伸之輔、塚本義博、竹内久貴、大西英次郎、安田義。脛骨プラトー・脛骨近位端の粉砕骨折に対して一期的に人工膝関節前置換術(TKA)を行った1例。兵庫県骨折治療研究会、2023.4.1、神戸市
- 山下伸之輔。Trans-sacral screw挿入時に上臀動脈損傷を合併した1例。Teikyo Trauma Talk、2023.2.25、WEB
- 山下伸之輔。脛骨高原骨折の1例-初期治療から最終固定を考える。第15回京大外傷研究会、2023.2.11、WEB
- 竹内久貴、光澤定己、塚本義博、池尻憲紀、安田義。Press-fit type人工橈骨頭の治療成績。第35回日本肘関節学会学術集会、2023.2.4、山形市
- Yasuda T, Ota S, Yamashita S, Tsukamoto Y, Onishi E. Association of preoperative variables of ipsilateral hip abductor muscles with gait function after total hip arthroplasty: a retrospective study. The 8th Annual Meeting of ASIA, 2022.8.27, WEB
- Yasuda T, Yamashita S, Ota S, Onishi E. Possible association of cortical thickness with spontaneous non-traumatic fracture patterns of the humeral shaft. ECTS2022, 2022.5.7-10, Helsinki, Finland
- 齋藤遼平、太田悟司、安田 義。病的骨折と鑑別の難しい骨盤骨脆弱性骨折に対して骨接合を行なった一例。第10回オープンボーンカンファレンス症例検討会、2022.12.10、WEB
- 竹内久貴、光澤定己、塚本義博、池口良輔、安田 義。Masquelet 法の神経欠損治療への応用ーラット神経欠損モデルにおけるinduced membraneの有用性に関する検討。第49回日本マイクロサージャリー学会、2022.12.1、浜松市
- 坂本祐志, 大西英次郎, 橋村卓実, 和田晃大。腰椎透析性脊椎症に対して行った側方経路腰椎椎体間固定術(LIF)の治療成績。第31回日本脊椎インストゥルメンテーション学会、2022.11.25-26、大阪市
- 和田 晃大、橋村卓実、大西英次郎、山根逸郎、坂本祐志。骨粗鬆症性椎体骨折に対する後方固定術とX-core2を用いた前方後方固定術との比較。第31回日本脊椎インストゥルメンテーション学会、2022.11.25、大阪市
- 山下伸之輔。大腿骨遠位骨幹部骨折Infra-isthmal fractureの偽関節症例。第10回轍会症例検討会、2022.11.19、倉敷市
- 田中 敦、藤林俊介、大槻文悟、清水孝彬、村田浩一、松田秀一。胸椎OPLL前方徐圧術後の胸腔内髄液漏の一例。第58回脊椎外科を学ぶ会、2022.11.19、WEB
- 安田 義。急速破壊型股関節症の発症初期に生じる大腿骨頭破壊と矢状面脊椎骨盤アライメントとの関連。第49回日本股関節学会学術集会、2022.10.29、山形市
- 坂本祐志, 大西英次郎, 橋村卓実, 太田悟司, 竹内久貴, 安田 義。腰椎透析性脊椎症に対して行った側方経路腰椎椎体間固定術(LIF)の治療成績。第139回中部日本整形外科災害外科学会・学術集会、2022.10.28-29、大阪市
- 田中 敦、藤林俊介、大槻文悟、清水孝彬、村田浩一、松田秀一。胸椎OPLL前方徐圧術後の胸腔内髄液漏の一例。第2回京都大学&琉球大学&信州大学脊椎骨粗鬆症WEBカンファレンス、2022.10.25、WEB
- 井口哲弘、東迎高貴、左右田裕生、木下恵祐、貞光隆志、東 敬信、船田菜津子、山下仁司、葛原 啓、安田 義、大谷卓弘、前野耕一郎。兵庫県の整形外科医における妊娠・授乳関連骨粗鬆症による脊椎骨折の経験と認知度調査。第30回日本腰痛学会、2022.10.22、盛岡市
- 山下伸之輔。骨頭骨折を合併した股関節脱臼骨折の1例。第35回兵庫県骨折治療研究会、2022.10.22、神戸市
- 山下伸之輔。腹臥位で初期治療を行った脛骨近位端骨折の1例。OTM Symposium Follow-up small group discussion、2022.10.20、WEB
- 安田 義、太田悟司、山下伸之輔、光澤定己、塚本義博、竹内久貴、大西英次郎。患側股関節外転筋群の術前因子と人工股関節置換術後歩行機能との関連性。第74回兵庫県医師会医学会、2022.10.16、神戸市
- 安田 義、太田悟司、山下伸之輔、光澤定己、塚本義博、竹内久貴、大西英次郎。脆弱性骨盤輪骨折発症早期の転位とサルコペニアとの関連性。第77回日本体力医学会大会、2022.9.22、WEB
- 安田 義、太田悟司、山下伸之輔、光澤定己、塚本義博、竹内久貴、大西英次郎。脆弱性骨盤輪骨折受傷早期における骨盤後方要素の骨折転位とサルコペニアは逆相関している。第24回日本骨粗鬆症学会、2022.9.2-4、大阪市
- 橋村卓実、加藤 怜、田中 敦、大西英次郎、安田 義。骨粗鬆症性椎体骨折に対する後方固定術とX-core 2を用いた前方後方固定術との比較。第24回日本骨粗鬆症学会、2022.9.2-4、大阪
- 長田篤史、山下伸之輔、藤田俊史、太田悟司、大西英次郎、安田 義。Masquelet法を併用した逆行性髄内釘による足関節固定術を行った開放性pilon骨折の1例。第9回オープンボーンカンファレンス症例検討会、2022.8.19、WEB
- 太田悟司、山下伸之輔、安田 義。妊婦寛骨臼骨折の1例。第48回日本骨折治療学会学術集会、2022.6.25、横浜市
- 山下伸之輔、光澤定己、塚本義博、竹内久貴、太田悟司、安田 義。脛骨骨幹部らせん骨折に合併する後果骨折は関節面占拠率の高い後外側斜骨折が多い。第48回日本骨折治療学会学術集会、2022.6.24、横浜市
- 安田 義。変形性関節症に対する人工膝関節置換術後の歩行能力と患肢の術前筋組成との関連。JOSKAS-JOSSM 2022、2022.6.18, 札幌市
- 池尻憲紀、山下伸之輔、竹内久貴。第14回京都大学外傷研究会、2022.6.4、WEB
- Tadashi Yasuda, Satoshi Ota, Satoshi Fujita, Yoshihiro Tsukamoto, Shinnosuke Yamashita, Takumi Hashimura, Kazuhiro Matsunaga, Eijiro Onishi. Association between sagittal spinopelvic alignment and femoral head destruction in the early stage of rapidly destructive coxopathy. The 95th Annual Meeting of the Japanese Orthopaedic Association, 2022.5.22, Kobe, Japan
- 坂本 祐志、中村 伸一郎、栗山 新一、西谷 江平、森田 悠吾、松田 秀一。人工膝関節再置換術におけるmetal augmentation の最適な傾斜角の検討。第95回日本整形外科学会学術総会、2022.5.22、神戸市
- Tadashi Yasuda. Association of preoperative muscle composition of the lower extremity with gait function after total knee arthroplasty. The 66th Annual General Assembly and Scientific Meeting of the Japan College of Rheumatology, 2022.4.26, Yokohama, Japan
- 橋村卓実、大西英次郎、藤田俊史、田中 敦、宮本哲也、和田晃大、安田 義。LLIFにおけるヒト脱灰骨基質と自家骨のケージ内骨癒合の比較検討。第51回日本脊椎脊髄病学会学術集会、2022.4.21-23, 横浜市
- 大西英次郎、橋村卓実、田中 敦、安田 義。急速破壊性股関節症の発症及び発症初期に生じる大腿骨頭圧壊に関与する矢状面脊椎骨盤アライメントの危険因子の検討。第51回日本脊椎脊髄病学会学術集会、2022.4.21-23, 横浜市
- 田中 敦、大西英次郎、和田晃大、宮本哲也、橋村卓実、藤田俊史。頸椎前方固定術における術後再挿管の危険因子に関する検討。第51回日本脊椎脊髄病学会学術集会、2022.4.21-23, 横浜市
- 齋藤遼平、木村浩明、三浦寿一、和田山文一郎。頚椎後方固定術後C5麻痺のリスク因子の検討。第51回日本脊椎脊髄病学会学術集会、2022.4.21-23, 横浜市
- 光澤定己、日下部賢治、中尾翔太、松岡哲也、池口良輔、松田秀一。橈骨遠位端骨折におけるvolar lunate facet fragment発生のリスク因子に関する検討。第65回日本手外科学会学術集会、2022.4.14-15、福岡市
- 長田篤史、山下伸之輔、藤田俊史、太田悟司、大西英次郎、安田 義。Masquelet法を併用した逆行性髄内釘による足関節固定術を行った開放性pilon骨折の1例。第138回中部日本整形外科災害外科学会、4.8-9,名古屋市
- 太田悟司。下腿開放骨折における感染低減化に向けた取り組み。第34回兵庫県骨折治療研究会、4.2、神戸市
- 新倉隆宏、福井友章、大江啓介、安田 義、渡部欣忍、田島吾郎、土井田稔、山本哲司、川本篤彦、黒田良祐。自家CD34陽性細胞移植による難治性骨折治療 ―医師主導治験の報告―。第21回日本再生医療学会総会、3.19、WEB
- 山下伸之輔。粉砕の強い脛骨プラトー骨折の症例。Teikyo Orthopedisc Trauma Talk、2.26、WEB
- 安田 義、松永一宏、橋村卓実、山下伸之輔、塚本義博、太田悟司、藤田俊史、大西英次郎。変形性関節症に対する人工膝関節置換術後の歩行能力と患肢の術前筋組成との関連。第52回日本人工関節学会、2.25、京都市
- 太田悟司、安田 義。高齢者寛骨臼骨折に対してHarrington techniqueを用いた一期的THAの報告。第52回日本人工関節学会、2.25~26、京都市
- 皐月幹太、岩田健太郎、鈴木謙太郎、高村大祐、矢嶋優磨、幸原伸夫、安田 義。人工膝関節全置換術前の握力と術後3ヶ月の歩行能力との関連。第52回日本人工関節学会、2.26、京都市
- 鈴木謙太郎、岩田健太郎、皐月幹太、高村大祐、矢嶋優磨、本田明弘、幸原伸夫、安田 義。人工膝関節全置換術前の四肢筋量体重比が術後3ヶ月の運動機能に及ぼす影響。第52回日本人工関節学会、2.26、京都市
- 山下伸之輔、加藤 怜、長田篤史、宮本哲也、田中 敦、原田崇史、松永一宏、橋村卓実、塚本義博、太田悟司、藤田俊史、大西英次郎、安田 義。大腿骨骨幹部骨折偽関節の1例。第13回京都大学外傷研究会、2.19、WEB
- 田中 敦、安田 義、太田悟司、藤田俊史、山下伸之輔、塚本義博。大腿骨逆行性ネイル挿入下の大腿骨頸基部骨折に対してネイルの切断と再挿入し、BHAを行った一例。第25回兵庫股関節研究会、2.19、神戸市
- 塚本義博、安田 義、太田悟司、藤田俊史、山下伸之輔。化膿性股関節炎の鑑別に股関節鏡を要した1例。第25回兵庫股関節研究会、2.19、神戸市
お知らせ
当院で行いました研究成果を発表した論文「Association of preoperative variables of ipsilateral hip abductor muscles with gait function after total hip arthroplasty: a retrospective study. Arthroplasty 2022; 4: 23」が、Silver Award of the 2nd Academic Paper Contest of Arthroplasty、令和4年度兵庫県医師会医学研究賞を受賞しました。
リハビリテーション部と行った共同研究成果を発表した論文「Alterations in deep tissue temperature around the knee after total knee arthroplasty: its association with knee motion recovery in the early phase」が、日本理学療法士学会第10回優秀論文表彰優秀賞を受賞しました。
一般社団法人日本手外科学会 専門医制度認定研修施設に認定されました。
平成23年8月吉日
日本脊椎脊髄病学会 脊椎脊髄外科専門医基幹研修施設に認定されました。
令和5年4月吉日
「神戸市立医療センター整形外科専門研修プログラム」では、当院が基幹施設 となり、神戸市立医療センター西市民病院、西神戸医療センターが連携施設となります。これら3病院に加えて、独立行政法人国立病院機構姫路医療センター、兵庫県立尼崎総合医療センター、公立豊岡病院組合立豊岡病院、社会医療法人神鋼記念会神鋼記念病院、京都大学が連携施設として本プログラムに参加します。
当科は外傷を含めた急性期疾患と慢性疾患を数多く手掛けております。どの症例も専攻医と各分野担当医が共同で担当し、豊富な経験を積むことが可能です。
2021年5月28日に専門研修プログラム説明会を予定しています。
2017年専攻医手術執刀実績の紹介
| 脊椎 | 上肢・手 | 下肢 | 外傷 | リウマチ | スポーツ | 小児 | 腫瘍 | その他 | |
|---|---|---|---|---|---|---|---|---|---|
| A | 27 | 10 | 12 | 100 | 0 | 2 | 6 | 0 | 13 |
| B | 30 | 15 | 60 | 90 | 0 | 0 | 15 | 10 | 0 |
| C | 22 | 48 | 119 | 150 | 2 | 1 | 24 | 3 | 0 |
整形外科研修についての専攻医の感想
専攻医A
3次救急ならではの多発外傷を体験できます。また人工関節や脊椎などの慢性疾患の経験もつめバランスよく成長できると感じます。
専攻医B
それぞれの専門に精通されたスタッフの先生方に手厚く指導いただき重症な症例をたくさん経験でき、恵まれた環境であると実感しています。困難な症例もありますが、同期にも恵まれ励みにしながら充実した日々を過ごしております。学会や講演会などにも積極的に参加させていただき貴重な経験をさせて頂いております。今後も引き続き精進し、地に足をつけて研修を行いたいと思います。
専攻医C
当院では上級医のバックアップの元、急性期から慢性期まで幅広く数多くの症例を経験することができます。特に外傷は部位を問わず、また複雑なケースも多く、単純な手技だけでなく、しっかりと術前計画を立てる鍛錬にもなり、研修としては非常に価値の高い症例が多いと思います。また人工関節手術に関しても、早期から執刀に携わることができ、インプラント設置やセメント手技について経験を積むことができます。術後管理についても、主治医として責任ある立場で行う必要があり、総合的に患者さんと関わっていることを実感できます。そのため整形外科はもちろん、そのほかの科についての知識もある程度は更新していく必要があり、少し負担はあるかもしれませんが医師として総合的に成長できる環境にあると思います。当直や待機当番は上級医の先生も平等にこなしていただけるので、休日を自分の時間にあてることも可能ですし、セミナーや学会への参加もさせていただきやすい環境です。座学も実技も高いレベルで学ぶことが出来る、そういう環境で研修をさせていただいていますことを、安田部長をはじめ上級医のスタッフの先生方に感謝の気持ちでいっぱいです。
専攻医D
私は平成27年10月に赴任をしてまいりました。当院での専門研修はまだ5か月程度と短いですが、当院での研修の特徴を2点ほど書かせていただきたいと思います。
まず一つ目は様々な外傷に触れることができる点です。当院は救急診療に重点を置いているためさまざまな外傷症例を担当することになります。これまで勤務してきた病院で一通りの外傷は経験したつもりでしたが、経験したことのない症例や治療に難渋する症例が多くありました。
二つ目としては様々な専門分野について学べる点です。神戸市を始め周辺地域から様々な症例が紹介されてきます。例えばこの5か月の研修でTHAを15例ほどの執刀経験をさせていただきました。その中には、CDHやChiari術後などの一筋縄ではいかない症例が多く、今後に生かすことのできる治療経験を積むことができています。
なお、これらを可能とするのは各分野のエキスパートが揃っており、指導、バックアップをして下さるからです。このような環境で専門研修ができることは素晴らしいことだと思っております。以上、簡単ではありますが当院での専門研修の特徴について書かせていただきました。
整形外科専攻医募集
2025年5月9日18時から、神戸市立医療センター整形外科専門研修プログラムの説明会を開催します。