がんは1980年代以降、日本人の死亡原因の第1位となっています。
放射線治療は、手術療法・薬物療法と並ぶ、がん治療の三本柱の一つです。体への負担が少ない(低侵襲)治療であり、次のような特長があります。
- 病変を切除せずに治療できるため、機能や形態の温存に優れています。
- 手術が難しい部位に対しても治療が可能です。
- 身体への負担が比較的少なく、高齢の方や合併症を有する方にも適応しやすい治療です。
放射線治療は、早期の肺がんや声門がん、子宮頸がん、MALTリンパ腫などにおいて根治が期待できる治療法です。手術が困難な局所進行がんに対しても、薬物療法と組み合わせることで根治を目指すことが可能な場合があります。また、手術の前後に併用されることもあり、再発予防に重要な役割を果たします。さらに、骨転移や脳転移などに対する緩和治療としても、痛みの軽減や生活の質(QOL)の維持に大きく貢献します。
近年ではIT技術の進歩により、放射線治療は大きく発展しています。強度変調放射線治療(IMRT)や定位放射線治療などの高精度治療が普及し、より正確で副作用の少ない治療が可能となっています。
当放射線治療センターは、高精度放射線治療装置3台および小線源治療装置1台を備え、幅広い疾患に対応しています。一般的な外照射に加え、高精度放射線治療、子宮がんに対する腔内照射や組織内併用腔内照射、去勢抵抗性前立腺がんに対する内用療法を実施しています。また、聴神経鞘腫、甲状腺眼症、ケロイドなどの良性疾患に対する治療も行っています。
各診療科と連携し、患者さん一人ひとりに最適な放射線治療を提供します。
診療実績
年間放射線治療件数
年間放射線治療件数は、年間新規患者数は約500~600人、延べ治療件数は約600~700件です。
| 2021年 | 2022年 | 2023年 | 2024年 | 2025年 | |
| 新患数 | 529 | 517 | 507 | 540 | 587 |
|---|---|---|---|---|---|
| 治療延べ人数 | 699 | 659 | 607 | 681 | 714 |
原発部位別/特殊・高精度放射線治療別の照射件数
ここ5年間のおもな原発部位別/特殊・高精度放射線治療別の照射件数を示します。特に、高精度放射線治療を積極的に行っています。
原発部位別
| 2021年 | 2022年 | 2023年 | 2024年 | 2025年 | |
| 肺・縦隔 | 107 | 110 | 106 | 106 | 104 |
|---|---|---|---|---|---|
| 乳腺 | 116 | 103 | 150 | 144 | 152 |
| 頭頸部 | 57 | 55 | 49 | 43 | 62 |
| 泌尿器 | 51 | 51 | 46 | 53 | 51 |
| 婦人科 | 41 | 36 | 30 | 33 | 40 |
| 血液 | 54 | 50 | 46 | 49 | 49 |
| 消化器(食道除く) | 21 | 32 | 11 | 30 | 19 |
| 食道 | 14 | 20 | 14 | 14 | 23 |
| 肝・胆・膵 | 27 | 25 | 19 | 21 | 27 |
| 脳 | 10 | 2 | 7 | 6 | 12 |
| その他悪性疾患 | 19 | 22 | 10 | 26 | 19 |
| 良性疾患 | 10 | 10 | 19 | 14 | 23 |
特殊・高精度放射線治療別
| 2021年 | 2022年 | 2023年 | 2024年 | 2025年 | |
| 脳定位放射 | 24 | 15 | 18 | 21 | 25 |
|---|---|---|---|---|---|
| 体幹部定位放射 | 60 | 59 | 50 | 67 | 74 |
| 肺 | 24 | 39 | 35 | 34 | 42 |
| 肝臓 | 12 | 12 | 11 | 15 | 18 |
| 転移性骨腫瘍 | 24 | 8 | 4 | 15 | 12 |
| 強度変調放射線治療 | 103 | 67 | 75 | 84 | 121 |
| 頭頸部 | 32 | 22 | 18 | 23 | 39 |
| 前立腺 | 23 | 15 | 28 | 17 | 24 |
| 腔内照射 | 17 | 23 | 16 | 12 | 15 |
| 全身照射 | 25 | 22 | 21 | 28 | 31 |
| ゾーフィゴ | 2 | 1 | 0 | 2 | 6 |
主な疾患・治療法
主な疾患とその治療法
ほとんどすべての悪性腫瘍を扱います。放射線治療の適応は、悪性腫瘍の原発臓器の種類・局在・組織型・進行度・大きさ、患者さんの年齢・状態・既往歴・希望などを考慮し決定します。
適応となる疾患:脳腫瘍・頭頸部腫瘍・肺癌・乳癌・食道癌・肝臓癌・膵臓癌・婦人科癌・前立腺癌・皮膚癌・肉腫・骨転移など
照射方法・期間は、放射線治療前の診察時に患者さんと主治医と相談の上決定します。各疾患の照射線量と照射期間は目安であり、患者さんの状態に応じて最適な照射線量と照射期間を決めていきます。治療は、基本的に月曜日から金曜日の週5回実施します。土曜日・日曜日・祝日は休みです。
脳腫瘍
頭頸部腫瘍
肺癌
早期の肺癌に対しては、患者さんの状態により手術が難しい場合に、体幹部定位放射線治療(SBRT)を根治的治療として行います。早期の肺癌に対するSBRTでは、手術と同等の治療成績も報告されており、治療期間は1~2週間程度です。さらに、局所進行肺癌に対しても、手術が難しい場合には、根治を目指して抗がん剤を併用した化学放射線療法を行います。治療には強度変調放射線治療(IMRT)を使用する場合も多く、照射線量は60Gy、照射期間は6週間程度です。また、進行期においても、症状緩和のために放射線治療を行う場合もあります。肺癌の治療では、治験や臨床試験にも数多く参加しています。
乳癌
食道癌
食道癌は病期により治療方法が大きく異なります。患者さんの状態に応じて消化器外科、消化器内科、腫瘍内科医師と相談し、最適な治療を選んでいきます。化学放射線療法は、手術と同様に局所を治療する方法ですが、手術と比べて特に臓器の機能や形態を温存できるというメリットがあります。照射線量は50Gy~60Gy、照射期間は5週間~6週間程度です。また、症状緩和の目的で、食物の飲み込みが難しくなる嚥下障害に対して緩和照射を行うこともあります。
肝臓癌
初期の肝臓癌の治療は手術、ラジオ波焼灼療法、肝動脈化学塞栓療法が中心です。患者さんの状態や腫瘍の状態・位置などによって他の治療が難しい場合は体幹部定位放射線治療(SBRT)による治療が行われる場合もあります。照射線量は40Gy、照射期間は1週間程度です。
膵臓癌
膵臓癌に対しては、手術による切除が標準治療ですが、手術による切除をより確実にするために抗がん剤を併用した術前照射を行うことがあります。また、手術が難しい場合には化学放射線療法を行うことがあります。照射線量は40Gy~50Gy、照射期間は4週間~6週間程度です。
婦人科癌
子宮頸癌などの婦人科癌も病期によって大きく治療法が異なります。早期では手術が行われますが、病変がある程度広がってしまっている病期では抗がん剤を併用した化学放射線療法を行います。放射線治療は、骨盤のリンパ節領域を含めた外部照射と子宮と腟を内部から照射する腔内照射を併用して治療を行います。照射線量は40Gy~60Gy、照射期間は4週間~6週間程度です。
前立腺癌
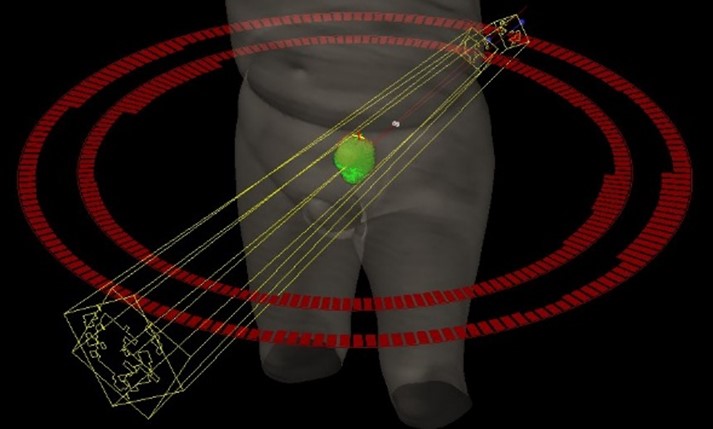
骨転移
骨転移は、がんが血液の流れにのって骨に広がることで発生します。薬剤による治療にも関わらず骨転移が進行し、痛みが出現しはじめた場合には、症状緩和を目的とした放射線治療を行います。放射線治療を受けた7割の患者さんで痛みが軽減します。照射線量は20Gy~30Gy、照射期間は1週間~2週間程度です。患者さんの状態に応じて、1回で行う場合もあります。骨転移が少ない場合には、体幹部定位放射線治療(SBRT)による根治を目指した治療が行われる場合もあります。
緩和照射
癌の進行によるさまざまな症状(疼痛・出血・通過障害・気道閉塞)を和らげることを目的とし、照射を行います。照射により症状が緩和できると判断した場合には、どの部位でも照射は可能です。照射線量は20Gy~50Gy、照射期間は1週間~3週間程度です。
良性腫瘍・良性疾患
髄膜腫や聴神経鞘腫のような良性腫瘍に対しても、手術が難しい場合には、放射線治療を行う場合があります。長期的な腫瘍の増大を止めることができ、有効な治療法のひとつです。また、脳動静脈奇形(AVM)、甲状腺眼症、ケロイドなどの良性疾患に対しても放射線治療を行っています。
その他の治療
その他に、白血病治療等の前処置としての全身照射、イリジウム192を用いた腔内照射、塩化ラジウム223Raを用いた骨転移のある去勢抵抗性前立腺がんの治療に加え、ルテチウム177を用いたPSMA陽性転移性去勢抵抗性前立腺がんに対する放射性リガンド療法も行っています。
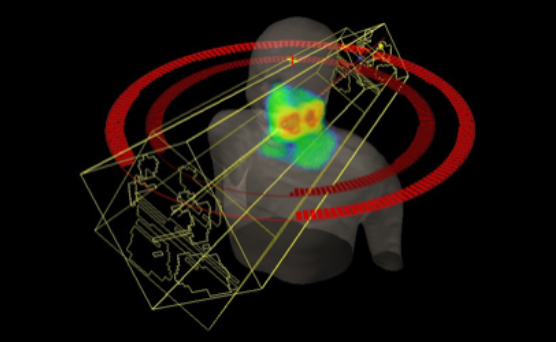
高精度放射線治療
当科では、高精度放射線治療を積極的に行っており、頭蓋内の小さな病変に対しては脳定位放射線治療(SRT)、体幹部の小さな病変に対しては体幹部定位放射線治療(SBRT)、正常臓器が近接する腫瘍に対しては強度変調放射線治療(IMRT/VMAT)を行っています。特殊治療としては、骨髄移植を行う前処置として全身照射、婦人科癌に対する腔内照射を行っています。
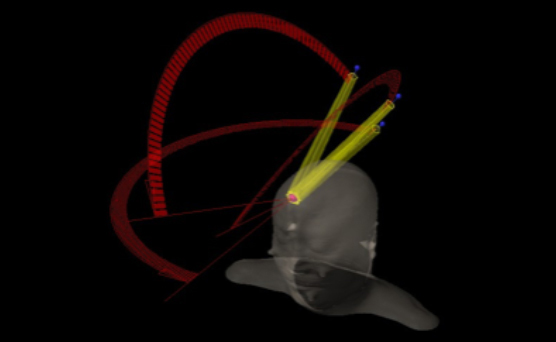
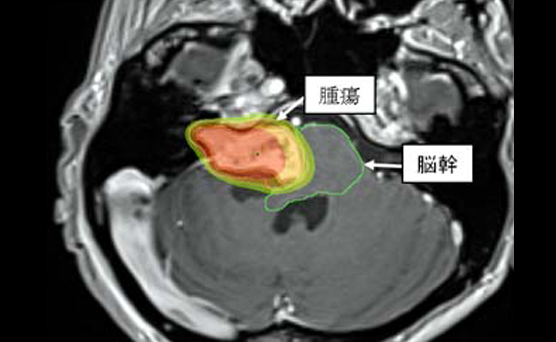
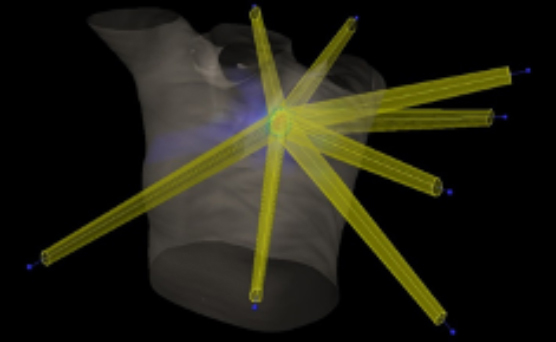
脳定位放射線治療(SRT)
脳定位放射線治療とは、頭蓋内の小さな病変に多方向から放射線をピンポイントで照射することで、脳の正常部への放射線量を抑えつつ、病変部にたくさんの放射線を照射する治療方法です。治療は病変の種類、大きさ、場所、症状によって1回~数回行います。正確に病変を狙えるように、頭を固定するマスクを装着します。治療時間は1回あたり30~60分です。
対象疾患は、原発性脳腫瘍(悪性、良性)、転移性脳腫瘍、脳動静脈奇形などです。
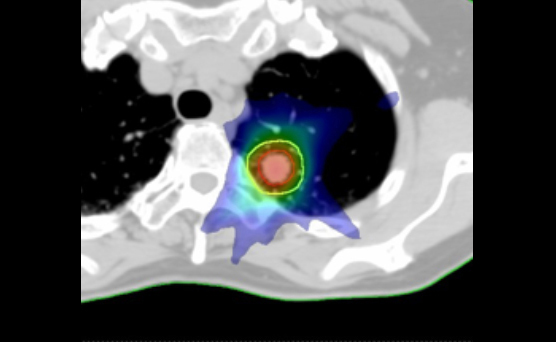
体幹部定位放射線治療(SBRT)
脳定位放射線治療の技術を体幹部に応用した治療で、胸部や腹部の病巣に対し、高い精度で集中して放射線をあてる治療法です。治療は病変の種類、大きさ、部位によって4回~10回程度で行います。疾患により異なりますが、8割~9割程度の方で局所の制御が望めます。
対象疾患は、原発性、転移性の肺腫瘍または肝腫瘍、転移性脊椎腫瘍及びオリゴ転移(少数転移)です。
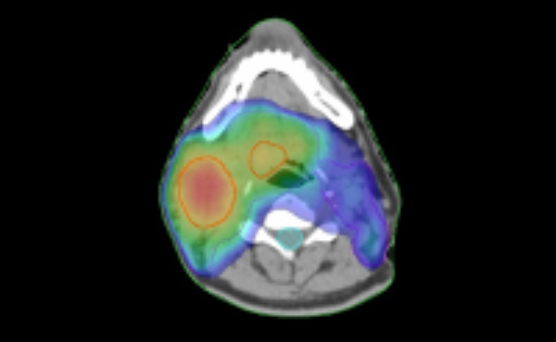
強度変調放射線治療(IMRT)
専用コンピューターを用いて空間的・時間的に強度を調節した放射線を用いる治療技術です。たとえ不整・複雑な形の腫瘍であっても、近くの正常臓器への照射を抑え、副作用を増やすことなく照射することが可能となります。正確に病変を狙えるように、頭から肩を固定するマスクや体を固定する専用クッションなどを作成します。極めて高精度な治療のため、治療計画・精度検証には時間が必要で、治療計画用CTを撮影してから治療開始まで2週間程度かかります。IMRTの保険適⽤は限局性の固形悪性腫瘍で、主な対象疾患は、原発性脳腫瘍・頭頸部癌・肺癌・食道癌・膵臓癌・前立腺癌・婦人科癌です。その他の悪性腫瘍でもIMRTのメリットが生かせると判断した場合には積極的に行っています。
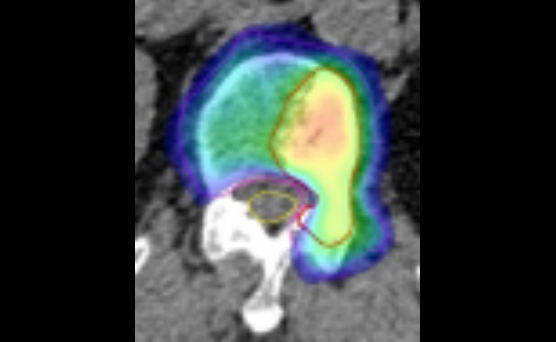
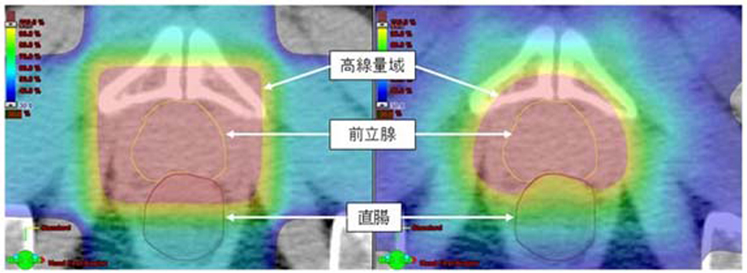
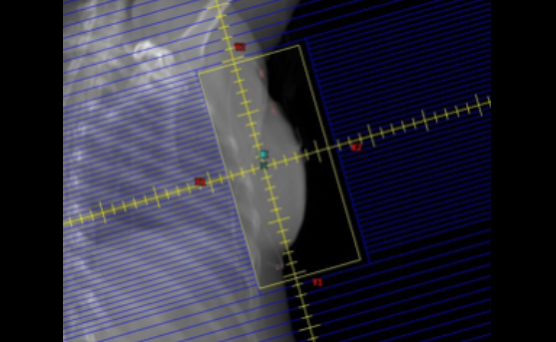
前立腺癌に対する固定多門照射(左図)とIMRT(右図)の比較
前立腺癌に対する従来の固定多門照射(左図)とIMRT(右図)の比較です。赤い部分が高い線量の部分です。前立腺(治療したい部位)に対してはどちらの照射法でも十分な線量があたっています。しかし、副作用の起きやすい直腸に対しては、固定多門照射では高い線量の部分が認められますが、IMRTを用いることによって低く抑えることができます。
強度変調回転放射線治療(VMAT)
強度変調回転照射法(VMAT)はIMRTの応用型で放射線治療の装置を回転速度と線量率を変化させながら回転してIMRTを行う照射法です。この方法によって、従来のIMRTと同等もしくはより良好な線量分布を達成しつつ、治療時間の短縮が可能となります。
臨床研究
臨床試験
臨床研究とは、人を対象として行われる医学研究のことです。観察研究や介入研究など様々な臨床研究がありますが、治療や指導などを行ってその結果を評価する介入研究を臨床試験といいます。さらに、臨床試験のうち、新しい薬や医療機器の製造販売の承認を国から得るために行われるのが治験です。
放射線治療科では、「基幹病院として高度・先進医療に取り組む」「医療水準の向上を目指し、研修・教育・研究を充実させる」という当院の基本方針に基づき、当院単独または他施設と共同して、さまざまな臨床研究を行っています。
また、JCOG(Japan Clinical Oncology Group)、JROSG(Japanese Radiation Oncology Study Group)、WJOG(West Japan Oncology Group)、KROSG(Kyoto Radiation Oncology Study Group)などの臨床試験グループに参加し、より安全で効果的な治療の確立を目指した研究も行っています。
実施中の臨床試験
実施中の観察研究
| 疾患 | 研究課題 | 研究組織 |
|---|---|---|
| 頭頸部癌 | 高齢頭頸部がんに対するweekly CDDP同時併用化学放射線治療の有用性を検証する多施設共同後ろ向き観察研究 | 当院(多施設) |
| 肺癌 | 多施設データに基づく肺がん脳転移の定位放射線治療の臨床実態 | 京都大学他 |
| 転移のない 3cm 以下の中枢型非小細胞肺癌に対する高精度少分割放射線治療の多施設共同前向き観察研究(JROSG19-1) | JROSG | |
| 80歳以上の非小細胞肺癌患者に対する体幹部定位放射線治療と外科手術の比較試験の実現可能性評価:多施設共同後方視的観察研究(JROSG23-4) | JROSG | |
| N2a非小細胞肺癌に対する化学放射線療法に関する治療成績の多機関後ろ向き研究(JROSG24-1) | JROSG | |
| 限局型肺小細胞癌の治療における予防的全脳照射のNeurologic death–free survivalにおける利益の検討 | 当院(単施設) | |
| 乳癌 | 乳房温存療法における寡分割・超寡分割放射線治療後の患者報告アウトカムの比較に関する前向き観察研究 | 当院(単施設) |
| 乳癌患者における乳房温存術後の寡分割全乳房照射の後方視的解析 | 当院(単施設) | |
| 前立腺癌 | 前立腺がんに対する強度変調放射線治療の多施設前向き登録 | JROSG |
実施中の治験
当科独自で実施している治験はありません。他の診療科が治験責任医師となっている以下の治験を実施しています。
| 治験 | 治験責任診療科 | 研究課題 |
|---|---|---|
| 企業治験 | 呼吸器内科 | 非切除ステージI/IIリンパ節転移陰性非小細胞肺癌患者の治療として、体幹部定位放射線治療(SBRT)とデュルバルマブを併用する第III相無作為化プラセボ対照二重盲検国際多施設共同試験(PACIFIC-4/RTOG-3515) |
| 局所進行切除不能 III 期非小細胞肺癌患者を対象としたバイオマーカーのステータスに応じて選択されたコホートにおける複数の治療の有効性及び安全性を評価する第 I-III 相多施設共同試験 | ||
| 医師主導 | 泌尿器科 |
筋層浸潤性膀胱癌患者を対象にMK-3475およびASG-22CEと放射線療法の併用療法の有効性を検討する試験(PEVRAD) |
| 企業治験 | 泌尿器科 | 前立腺特異的膜抗原(PSMA)陽性オリゴ転移性前立腺がん(OMPC)の成人男性患者を対象に,去勢又は再発までの期間延長においてlutetium (177Lu) vipivotide tetraxetan(AAA617)を経過観察と比較する国際共同,前向き,非盲検,多施設共同,ランダム化,第III 相試験(CAAA617D12302)
|
| AcTFirst:PSMA陽性転移性去勢抵抗性前立腺癌の成人患者において,AAA817 + ARPIと標準治療を比較する第III相,非盲検,多施設共同,ランダム化試験 | ||
| PSMAcTION: [177Lu]Lu-PSMA標的療法中又は終了後に進行したPSMA陽性転移性去勢抵抗性前立腺がんの成人患者の治療において、AAA817と標準治療を比較する第II / III相、非盲検、多施設共同,ランダム化試験 |
お知らせ
受診の際は「かかりつけ医」からの紹介状をお持ち下さい
当院の外来は原則紹介制をとっておりますので、受診の際は「かかりつけ医」からの紹介状をお持ち下さい。
特に放射線治療科の受診が初めての方は、十分に時間をとって診察したいと思いますので、予め「かかりつけ医」からFAX(078-302-2251)で患者総合支援センターに予約をとっていただくようお願いします。
患者総合支援センターについてはこちらなお、放射線治療以外にも当院での抗がん剤治療や手術を希望される場合は、放射線治療科以外の該当する診療科(例えば肺癌なら呼吸器内科)の予約もお取りください。当科は入院のためのベッドがないため、入院での治療を希望される場合には、該当する診療科での入院となります。診察の上、放射線治療を行うべきかどうかを検討し、必要であれば放射線治療の同意を頂いた上で、放射線治療の内容・日程を決定します。
放射線治療の適応がない、あるいは放射線治療をうけることにより予想される副作用が大きすぎる場合などは、放射線治療をお断りさせていただくことがあります。
また、神戸陽子線センターや神戸低侵襲がん医療センターなど他の医療機関で放射線治療を受けた方が、明らかにメリットがあると判断される場合は、その医療機関を紹介させて頂くことがあります。
当院での放射線科専攻医を目指す人たちへ
当院は、放射線治療科・診断科の専門研修基幹施設として認定されており、放射線科専門医・放射線治療専門医・放射線診断専門医資格取得を念頭においた研修を行っています。また、連携施設の京都大学医学部附属病院とも密接に連携を図りつつ、放射線科全般に及ぶ知識と経験を一定レベル以上に有する放射線科専門医を育成することを目的としています。学会参加や発表も推奨しており、専攻医期間中に学会での口演発表を自分で調べたテーマで行うことを目標にしています。
当院での専門研修に興味のある方は、まずは一度見学にいらしてください。みなさんの見学を心よりお待ちしています。
当科での専門研修を検討されている先生、見学希望の先生は、
E-mail:itaru_ikeda (a)kcho.jp((a)をアットマークに代えて下さい)
までお気軽にお問い合わせ下さい。